Spis treści
- Budowa paznokcia
- Rodzaje grzybic
- Epidemiologia
- Etiologia
- Obraz kliniczny zakażeń
- Diagnostyka mikologiczna
Budowa paznokcia
Paznokcie są wytworami skóry, które pełnią funkcję ochronną, jak również ułatwiają czynności manualne. Aparat paznokciowy składa się z płytki paznokciowej ułożonej na macierzy (część proksymalna), łożyska (część dystalna) oraz wałów paznokciowych. Płytka paznokciowa zbudowana jest z blaszek keratynowych, które ułożone są na ukos od podstawy paznokcia. Wzrost paznokci zachodzi w macierzy i jest to proces ciągły. U dłoni rosną z szybkością 0,9 mm na tydzień, natomiast u stóp zdecydowanie wolniej, dlatego odbudowa płytki paznokciowej u dłoni trwa około 5 miesięcy, a u stóp nawet 18. Na tempo wzrostu ma wpływ również wiele czynników takich jak wiek czy pora roku. Płytki paznokciowe są zróżnicowane pod względem grubości oraz kształtu, na co mogą wpływać różne choroby skóry oraz schorzenia ogólnoustrojowe.
Najczęściej zmiany aparatu paznokciowego związane są z zakażeniami grzybiczymi, gdzie dominują dermatofity. Stan ogólny gospodarza (człowieka) ma zasadnicze znaczenie w przypadku patogenności grzybów oportunistycznych. Człowiek zdrowy, bez niedoborów immunologicznych, pomimo stałej ekspozycji na formy chorobotwórcze różnych grzybów: flora endogenna (komensalna) lub egzogenna (środowisko), posiada skuteczną odporność wrodzoną na zakażenia grzybicze. Drobnoustroje takie jak: Candida spp., Cryptococcus spp., Aspergillus spp., mogą wywoływać zakażenia m.in. wskutek przerwania barier ochronnych skóry i błon śluzowych lub upośledzenia reaktywności immunologicznej gospodarza. Grzybice mogą rozwijać się praktycznie w każdym miejscu organizmu człowieka.
Rodzaje grzybic
Podział grzybic w zależności od początkowego miejsca zakażenia:
- grzybice powierzchniowe (powierzchowne) – zakażenie ograniczone do zewnętrznych warstw skóry, paznokci, włosów oraz błon śluzowych,
- grzybice podskórne – obejmują skórę właściwą, tkankę podskórną i kości. Występują w strefie tropikalnej i subtropikalnej,
- grzybice układowe (narządowe, inwazyjne) – najczęściej ograniczone są do płuc, ale mogą dotyczyć wielu innych narządów czy układów. Czynnikami etiologicznymi są typowo patogenne grzyby takie jak: Histoplasma, Coccidioides, Blastomyces lub przez grzyby oportunistyczne np. Aspergilllus fumigatus, Candida sp., Cryptococcus sp..
Epidemiologia
Grzybica przydatków skóry występuje w Polsce bardzo często i stanowi aktualny problem epidemiologiczny, terapeutyczny i społeczny. Choroby infekcyjne paznokci mogą stanowić nawet do 50% wszystkich patologicznych zmian paznokciowych. Ocenia się, że problem grzybicy może dotyczyć nawet 10-20% ludzi na świecie. Najczęstszą postacią grzybicy jest grzybica paznokci, która częściej dotyczy paznokci stóp niż dłoni, ze względu na ich słabsze ukrwienie, wolniejszy wzrost oraz zamknięcie w zacienionym i wilgotnym środowisku.
Coraz większa zapadalność na grzybicę paznokci jest spowodowana starzeniem się społeczeństwa, wzrostem aktywności fizycznej związanej z korzystaniem publicznych siłowni, basenów oraz noszeniem syntetycznych ubrań i obuwia. Wśród czynników ryzyka wymienia się również urazy płytki paznokciowej, zaburzenia krążenia oraz schorzenia współistniejące np. cukrzyca czy łuszczyca. U pacjentów z cukrzycą ryzyko grzybicy jest 3-krotnie wyższe niż u pacjentów z prawidłową glikemią.
Etiologia
Wśród czynników etiologicznych grzybic możemy wyróżnić dermatofity (Trichophyton, Epidermophyton, Microsporum), grzyby drożdżopodobne (Candia spp. Malassezia spp., Geotrichum, Trichosporon spp.) oraz pleśnie (Scopulariopsis spp., Fusarium spp.).
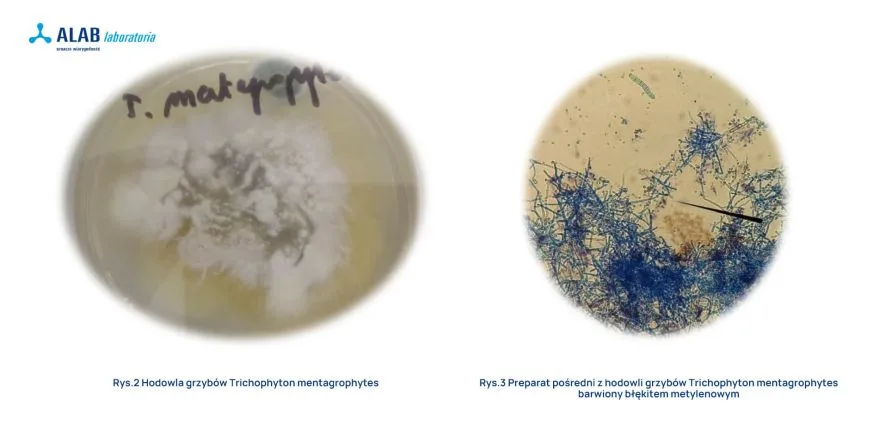
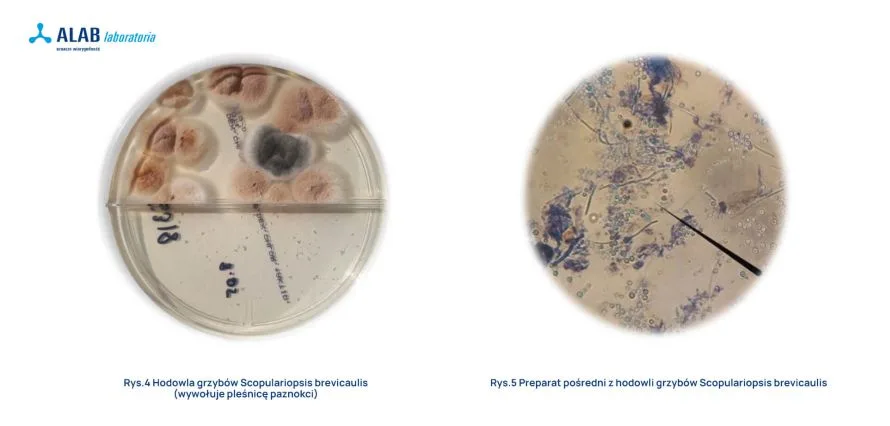
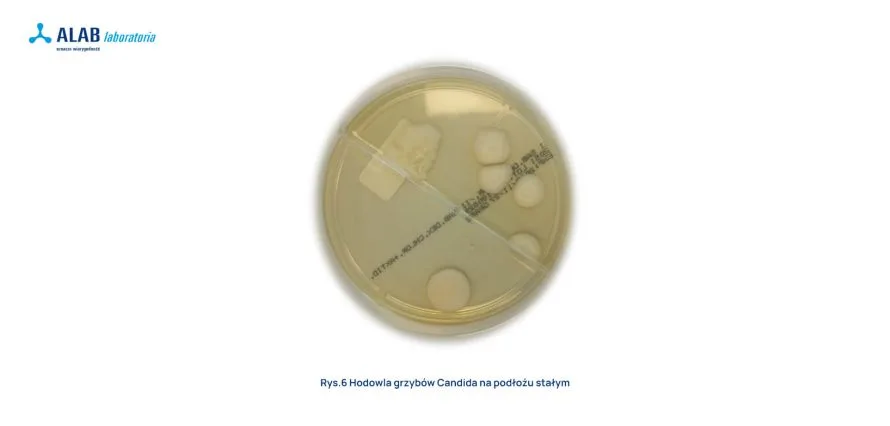
Za grzybicę paznokci zarówno w Polsce, jak i na świecie najczęściej odpowiada Trichophyton rubrum i Trichophyton mentagrophytes. Rzadziej izolowane dermatofity to Trichophyton tonsurans oraz Epidermophyton floccosum. Udział grzybów Candida spp. w onychomikozie ocenia się na 20-30%, z czego najczęściej hoduje się Candida albicans i Candida parapsilosis. Grzyby pleśniowe są rzadką przyczyną infekcji i bardzo często uważa się je za wtórny patogen po zakażeniu dermatofitami lub po uszkodzeniu paznokcia. W przebiegu aukaliozy izolowane są grzyby pleśniowe Scopulariopsis brevicaulis. Niekiedy grzyby pleśniowe Fusarium mogą wywoływać zakażenia w przypadku urazów płytki paznokciowej i kontaktu z glebą, gdzie często bytują.
Obraz kliniczny zakażeń
Podział i obraz kliniczny jest uzależniony od rodzaju czynnika etiologicznego zakażającego płytkę paznokcia oraz od miejsca wtargnięcia grzybów
- Dystalna i boczna podpaznokciowa onycholiza (DLSO – Distal and Lateral Subungual Onychomycosis)
Wywoływana przede wszystkim przez T.rubrum i T.intedigitale. Najczęściej do zajęcia paznokcia dochodzi w dalszej i bocznej części, następnie proces chorobowy rozprzestrzenia się do macierzy co prowadzi do onycholizy, deformacji, grubienia i zmiany zabarwienia.
- Proksymalna podpaznokciowa onychomikoza (PSO – Proximal Subungual Oychomicycosis)
Jest to inna forma zakażenia gdzie miejscem wtargnięcia grzyba jest część proksymalna płytki paznokcia. W tym przypadku zmiany chorobowe zaczynają się od zakażenia wałów paznokciowych, któremu towarzyszy obrzęk, zaczerwienienie ból niekiedy treść ropna. Częstymi czynnikami etiologicznymi obok dermatofitów są grzyby drożdżopodobne.
- Powierzchniowa biała onychomikoza (SWO – Superficial White Onychomycosis)
Charakteryzuje się kremowobiałymi nalotami co związane jest z zakażeniem powierzchni płytki paznokciowej. Czynnikiem etiologicznym najczęściej jest T.intedigitale oraz pleśnie: Acremonium spp., Fusarium spp..
- Wewnątrzpłytkowa grzybica paznokci (EO – Endonyx Onychomycosis)
Jest to rzadka postać w której nie występuje onycholiza, dochodzi do zmian zabarwienia oraz powstawania wgłębień. Inwazja grzybów, zazwyczaj T.soudanese, T.violaceum zachodzi przez całą grubość paznokcia z miejsca leżącego pod skórą. Nie dochodzi tu do zajęcia łożyska.
- Całkowicie dystroficzna onychomikoza (TDO – Total Distrophic Onychomycosis)
Powstaje w przebiegu przewlekłej kandydozy śluzówkowo-skórnej (postać pierwotna) lub częściej w wyniku długotrwałych infekcji grzybiczych. Płytka paznokciowa ulega zgrubieniu, a konsekwencji może to prowadzić to do całkowitej utraty płytki paznokcia.
- Pleśnica (aukalioza) paznokci
Zazwyczaj wywoływana przez Scopulariopsis breviacaulis. Charakteryzuje się zmianą koloru płytki paznokciowej (powierzchniowa leukonychia) z wyraźnie zaznaczonymi żółtawobiałymi podłużnymi pasmami. Cechuje się jest intensywne rogowacenie podpaznokciowe, brak zapalenia wałów paznokciowych oraz ograniczenie zakażenia do łożyskowej warstwy paznokcia.
- Drożdżyca (kandydoza) paznokci
Charakteryzuje się zapaleniem tkanek okołopaznokciowych z zaczerwienieniem, obrzękiem oraz ropną wydzieliną. W wyniku długotrwałych infekcji może dojść do powstawania tzw. bruzd Beau, co powoduje zmianę struktury powierzchni paznokcia. Zajęcie płytek paznokciowych dotyczy znacznie częściej paznokci dłoni niż stóp. Może występować mieszane zakażenie z bakteriami np. gronkowcem złocistym.
Diagnostyka mikologiczna
Według ekspertów Sekcji Mikologicznej Polskiego Towarzystwa Dermatologicznego rozpoczęcie leczenia zakażeń grzybiczych powinno być poprzedzone prawidłowo przeprowadzoną diagnostyką opartą na wywiadzie, dokładnym badaniu klinicznym i diagnostycznych badaniach mikologicznych. Podczas wywiadu pacjent powinien odpowiedzieć na szereg pytań m.in.:
- od kiedy występują zmiany chorobowe,
- czy stosowano leczenie i jakie (miejscowe, ogólne),
- jakie są choroby współistniejące wpływ na stan płytki paznokciowej np.: schorzenia nerek, zaburzenia krążenia, cukrzyca,
- jakie są czynniki ryzyka np.: posiadanie zwierząt domowych, korzystanie z obiektów sportowych, wykonywany zawód (policjant, wojskowy, górnik), korzystanie z usług kosmetycznych.
W przedmiotowym badaniu płytki paznokciowej należy ocenić stopień zaawansowania zmian chorobowych oraz obecność objawów takich jak: zmiany zabarwienia, rogowacenie podpaznokciowe, onycholiza oraz obecność stanu zapalnego tkanek okołopaznokciowych. Klasyczne badanie mikologiczne obejmuje bezpośrednie badanie mikroskopowe preparatów z materiału klinicznego oraz hodowlę na podłożach stałych i płynnych. Kluczowym aspektem w diagnostyce mikologicznej jest właściwe pobranie materiału, które ma niemały wpływ na końcowy wynik badania. Pobranie materiału w trakcie terapii czy z płytkiej części płytki paznokciowej może być przyczyną wyników fałszywie ujemnych, co utrudnia dalsze postępowanie i podnosi koszty leczenia.

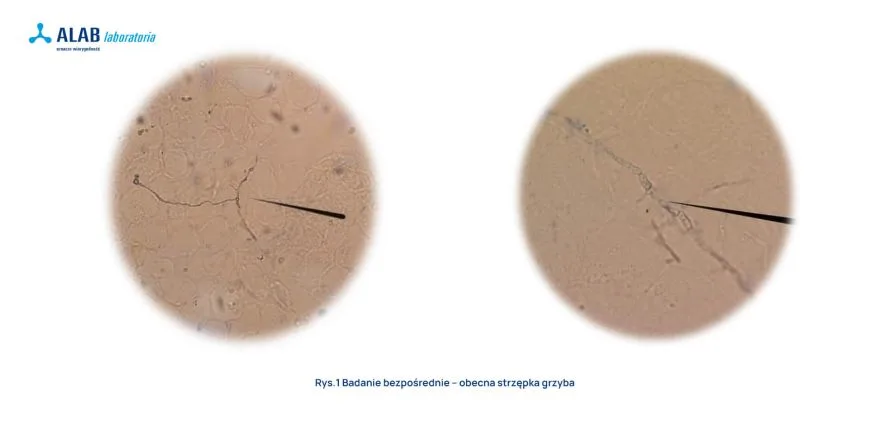
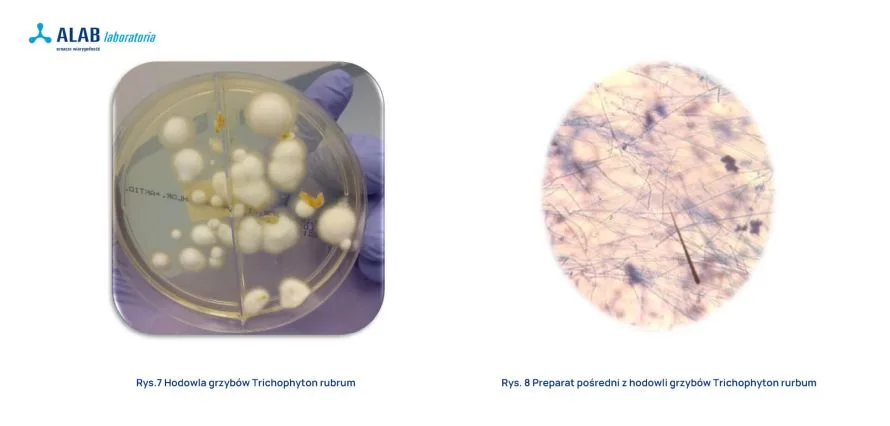
Badanie mikroskopowe pozwala stwierdzić obecność struktur grzybów w materiale klinicznym, jednocześnie pozwala na wykluczenie ewentualnych zanieczyszczeń grzybami ze środowiska, które w późniejszym czasie mogą kontaminować hodowle. Rutynowo opiłki płytki paznokcia poddaje się działaniu mieszaniny 10-20 % wodorotlenku potasu i DMSO, w celu rozjaśnienia, i ogląda pod mikroskopem. Ocena preparatu w dużej mierze zależy od doświadczenia diagnosty laboratoryjnego.
Hodowlę zakłada się na podłożu Saborauada z dodatkami: antybiotyki hamują wzrost bakterii, a aktidion wzrost grzybów pleśniowych. Czas inkubacji zależy od rodzaju czynnika etiologicznego i zazwyczaj trwa 2-4 tygodnie dla dermatofitów, 1-2 tygodnie dla grzybów pleśniowych, i około tygodnia dla grzybów z rodzaju Candida.

Innowacją w diagnostyce mikologicznej są metody biologii molekularnej, które zwiększają szansę wykrycia i identyfikacji dermatofitów oraz zasadniczo skracają czas wydania wyniku, jednocześnie ograniczając ryzyko zanieczyszczeń grzybami środowiskowymi. Badania genetyczne opierają się na amplifikacji fragmentów DNA, co umożliwia zarówno wykrycie obecności grzybów w materiale biologicznym, jak również ustalenie gatunku z hodowli. Ze względu na ciągły rozwój w obszarze diagnostyki molekularnej powstało wiele modyfikacji konwencjonalnej metody PCR.

