Spis treści
- Czym jest miastenia?
- Objawy miastenii
- Kto najczęściej choruje na miastenię?
- Diagnostyka miastenii
- Miastenia – leczenie
Miastenia (choroba Erba-Goldflama, ang. myasthenia gravis) to choroba rzadka, w całej Polsce z diagnozą mierzy się około 5 000 – 9 000 pacjentów, około 200 osób rocznie dowiaduje się o zachorowaniu. Z drugiej strony jest to poważny problem zdrowotny, z którego nie zdajemy sobie do końca sprawy. Pacjent – zanim otrzyma prawidłowe rozpoznanie – odwiedza wielu specjalistów (okulista, neurolog, logopeda, laryngolog, psychiatra), często pierwsza, błędna informacja brzmi, iż jest to zaburzenie psychiczne.
Czym jest miastenia?
Miastenia to choroba autoimmunologiczna, czyli schorzenie polegające na tym, iż organizm wytwarza przeciwciała przeciwko własnym strukturom. W miastenii są to przeciwciała przeciwko receptorom acetylocholiny, zlokalizowanym w zakończeniach nerwowych mięśni. W warunkach zdrowia acetylocholina wydzielana przez zakończenia nerwowe łączy się ze swoim receptorem w mięśniu, który dzięki temu dostaje impuls do skurczu. Jeśli są to mięśnie szkieletowe, człowiek może się poruszać, jeśli mięśnie oddechowe – oddychać, jeśli mięśnie żuchwy i gardła – można żuć pokarmy i je przełykać, jeśli mięśnie powiek – można otworzyć oczy. Natomiast jeśli receptor jest zablokowany, mięśnie nie mogą prawidłowo pracować, co pacjent odczuwa jako nadmierną męczliwość i osłabienie mięśni. W cięższych stadiach choroby osłabienie może prowadzić do pełnego bezwładu, dlatego kompletna nazwa choroby brzmi miastenia rzekomoporaźna (myasthenia gravis). Zwykle na początku wykonywania wysiłku mięśnie funkcjonują jeszcze prawidłowo, jednak bardzo szybko się męczą. W efekcie osoba chora zaczynając pewne czynności, nigdy nie wie, czy uda się je zakończyć. Pełną funkcjonalność pomagają przywrócić odpoczynek lub podanie odpowiednich leków.
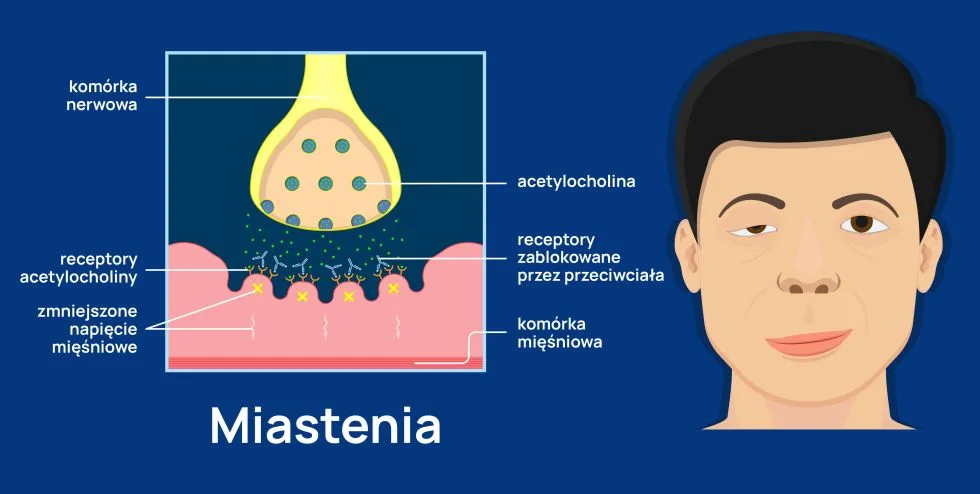
Objawy miastenii
Jeśli zaburzenia funkcjonowania dotyczą mięśni szkieletowych, pacjent ma problemy z wykonywaniem codziennych czynności, takich jak zapinanie guzików, mycie zębów, czesanie się. Jego chód jest chwiejny, osoba chora zatacza się i wygląda jak po spożyciu alkoholu. Czasem pacjenci mówią, że czują się jak „szmaciane lalki”.
Nadmierna męczliwość mięśni twarzy skutkuje zaburzeniami mimiki, pacjent wygląda na osobę zmęczoną. Nawet jeśli się uśmiecha, jest to tzw. uśmiech Giocondy, czyli taki, przy którym nie podnoszą się kąciki ust (zmęczone mięśnie nie są w stanie unieść kącików do góry).
Zaburzenia funkcjonowania mięśni żwaczy to opadanie żuchwy, zaburzenia funkcjonowania mięśni odpowiedzialnych za proces żucia to problemy z gryzieniem, zaburzenia funkcjonowania mięśni gardła i krtani to problemy z połykaniem pokarmów oraz niewyraźna, nosowa i ściszająca się mowa.
Groźna postać choroby to zaburzenia funkcjonowania mięśni międzyżebrowych i przepony, co skutkuje trudnościami w oddychaniu, dusznością i w efekcie niewydolnością oddechową. Zdarza się wówczas, że chory musi być przyjęty do szpitala na oddział intensywnej terapii.
U ok. 70% pacjentów choroba zaczyna się jednak od zaburzeń funkcjonowania mięśni gałkoruchowych. Objawem ich dysfunkcji jest opadanie powieki, podwójne i nieostre widzenie.
Charakterystyczne dla miastenii jest nasilanie się objawów w ciągu dnia.
Kto najczęściej choruje na miastenię?
Miastenia może pojawić się w każdym wieku. Pierwszy szczyt zachorowań przypada na grupę osób w wieku 18-30 lat, 2-3 razy częściej dotyka kobiety. Następny szczyt pojawia się w grupie 45-60 lat, kobiety i mężczyźni chorują z taką samą częstotliwością. Jeśli natomiast choroba zaczyna się po 60 r.ż., statystycznie częściej będzie dotyczyła mężczyzn.
Niestety na miastenię chorują także dzieci. Pacjenci młodsi niż 16 lat, z dziecięcą postacią tej choroby, stanowią 10-16% wszystkich chorych.
Przyczyna choroby nie jest poznana, ale wiemy, że kluczowym czynnikiem w jej powstaniu jest grasica – gruczoł położony w klatce piersiowej, w którym powstają autoprzeciwciała. Grasica u osoby dorosłej jest w zaniku, ale 60% chorych na miastenię ma tzw. grasicę przetrwałą.
Miastenia nie jest uwarunkowana genetycznie, nie jest chorobą dziedziczną. Czasem pojawia się jednak rodzinnie – zwykle w tym samym pokoleniu, czyli wśród rodzeństwa lub kuzynostwa.
Diagnostyka miastenii
Miastenia może dotyczyć wielu obszarów ciała, dlatego czasem pacjenci muszą odwiedzić kilku specjalistów, aby poznać prawidłowe rozpoznanie.
W celu postawienia diagnozy lekarz zbiera wywiad i bada pacjenta. Elementem takiego badania jest ocena siły mięśniowej i męczliwości mięśni w czasie wykonywania pewnych czynności, np. wielokrotnego otwierania i zamykania oczu, czytania na głos lub liczenia.
Badania laboratoryjne w diagnostyce miastenii
- przeciwciała przeciwko receptorowi acetylocholiny (anty-AChR, Ab-AChR) – obecność przeciwciał przeciwko AChR w stężeniu > 0,45 nmol/l potwierdza rozpoznanie choroby (miastenia seropozytywna). Niestety nie ma korelacji pomiędzy nasileniem objawów klinicznych a wysokością miana przeciwciał, badanie nie służy również do monitorowania leczenia. U ok. 15-20% chorych przeciwciała przeciwko receptorowi acetylocholiny w ogóle nie występują (miastenia seronegatywna).
- przeciwciała przeciw receptorom specyficznej kinazy tyrozyny (MuSK) – obecne u pewnej grupy pacjentów z miastenią seronegatywną – miastenia MuSK-pozytywna.
Wykluczenie obecności obydwu typów przeciwciał nie wyklucza miastenii – istnieje niewielka grupa osób z miastenią „podwójnie seronegatywną” – bez anty-AChR i bez anty-MuSK.


W diagnostyce miastenii wykonuje się również oznaczenie poziomu elektrolitów (potas, magnez, sód, chlorki) – pierwiastków, które biorą udział w skurczu mięśni, ich niedobór może maskować przebieg choroby.
Miastenia – leczenie
Miastenia jest chorobą nieuleczalną, jednak stosowane dziś leczenie istotnie poprawia komfort życia chorego oraz skutkuje remisją. Lekami podstawowymi są leki antycholinoesterazowe, które łagodzą objawy i ułatwiają funkcjonowanie. Przyjmowanie leków trwa czasem kilka tygodniu lub nawet kilka miesięcy, zanim pacjent odczuje wyraźną poprawę. Jeśli stan chorego się nie poprawia, stosuje się leki immunosupresyjne lub glikokortykosteroidy. Wybór zastosowanych leków zależy od wielu czynników, m.in. odpowiedzi organizmu na leczenie, działań niepożądanych, chorób współistniejących, wieku, itp.
Jeśli miastenia spowodowana jest grasiczakiem, pacjent wymaga leczenia operacyjnego.
U osób z miastenią znacznie częściej występują zaburzenia depresyjne i lękowe. Obniżony komfort życia, upośledzenie funkcjonowania emocjonalnego oraz społecznego są wskazaniami do konsultacji ze specjalistami z zakresu psychologii lub psychiatrii i wdrożenia np. psychoterapii.
Piśmiennictwo:
- MH Strugalska-Cynowska · 2008 — Miastenia i zespół miasteniczny Lamberta–Eatona (przydatność przeciwciał: przeciw AChR, titinie, MuSK i białkom kanału wapniowego
- B. Emeryk-Szajewska Miastenia i zespół Lamberta-Eatona;immunopatologia, algorytmy diagnostyczne oraz skuteczność leczenia . Polski Przegląd Neurologiczny 2009; 5 (4):184–193
- https://www.mp.pl/pacjent/neurologia/choroby/150964,miastenia
- https://www.termedia.pl/neurologia/Cecha-leku-i-jej-konsekwencje-u-chorych-na-miastenie-gravis,46148.html

