- Czym jest wirus HPV i jakie choroby wywołuje?
- Diagnostyka wirusa HPV – jak rozpoznać zakażenie?
- Szczepienia przeciwko HPV
Czym jest wirus HPV i jakie choroby wywołuje?
Wirus HPV (ludzki wirus brodawczaka ludzkiego, łac. Human papillomavirus) został opisany w latach 50. ubiegłego wieku. Od tego czasu trwały badania nad zagrożeniami, jakie wirus może spowodować w ogranizmie człowieka. Były prowadzone również w Polsce, gdzie w latach 70. prof. Stefania Ginsburg-Jabłońska opisała związek między wirusem HPV a nowotworem skóry. Dekadę później prof. Harald zur Hausen (Niemcy) ustalił, iż wirus HPV jest przyczyną raka szyjki macicy. Jego badania pozwoliły na opracowanie szczepionki obniżającej ryzyko zachorowania na ten nowotwór. W 2008 roku uhonorowano go Nagrodą Nobla w dziedzinie medycyny.
Szacuje się, iż na całym świecie ok. 13% wszystkich nowotworów spowodowanych jest infekcjami. Ocenia się, iż infekcja wirusem HPV (obok infekcji Helicobacter pylori, HBV oraz HCV) jest główną przyczyną nowotworów wywoływanych przez czynniki zakaźne.
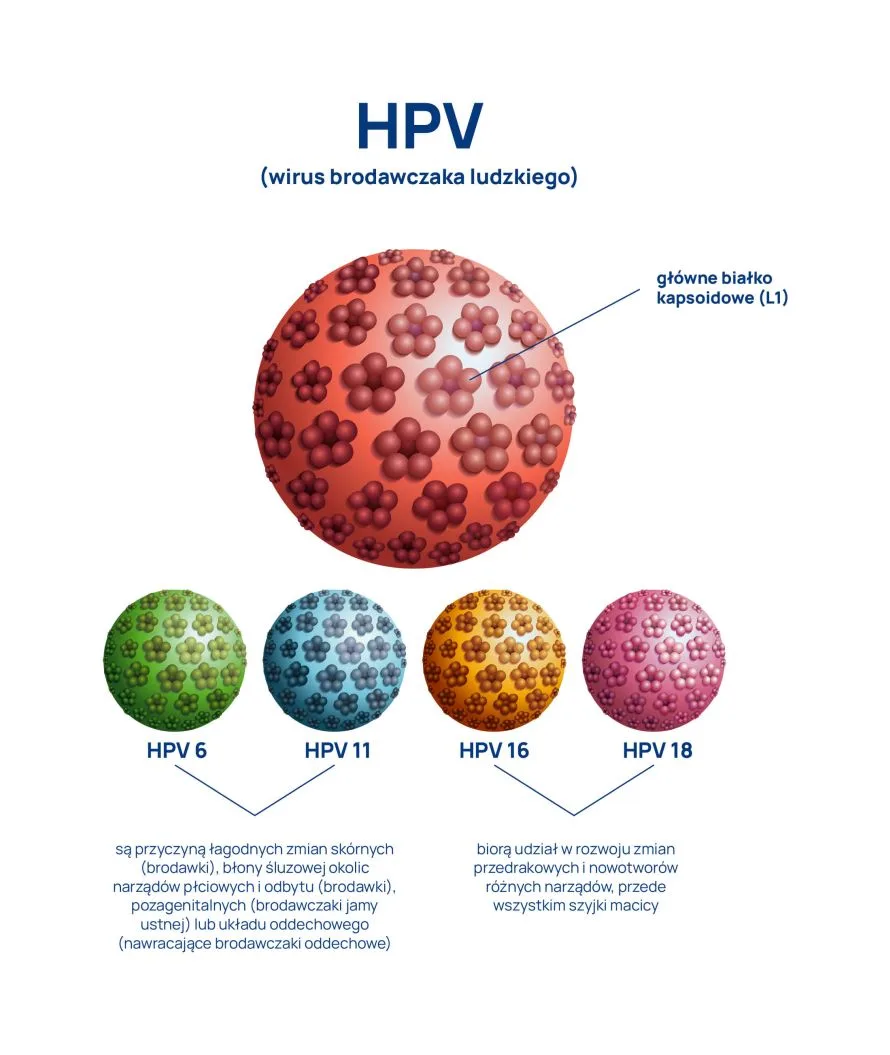
Wirus HPV (Human papillomavirus) to w istocie prawie 200 typów wirusa o różnym potencjale onkogennym.
- Wirusy o wysokim potencjale onkogennym to 14 typów wirusa. HPV 16, 18 – powodują 70% wszystkich zachorowań na raka szyjki macicy. HPV 31,33,35,45,52,58 to przyczyna 20% pozostałych nowotworów. HPV 51,56,59,66,68 to czynnik powodujący pozostałe nowotworów złośliwych szyjki macicy 10%.
- Wirusy niskiego ryzyka (o niskim potencjale onkogennym) to HPV 6,11,13, 40,42,43,44,54,61,72,82 – powodują rozwój łagodnych zmian brodawczakowatych, np. kłykcin kończystych narządów płciowych lub brodawek zwykłych.
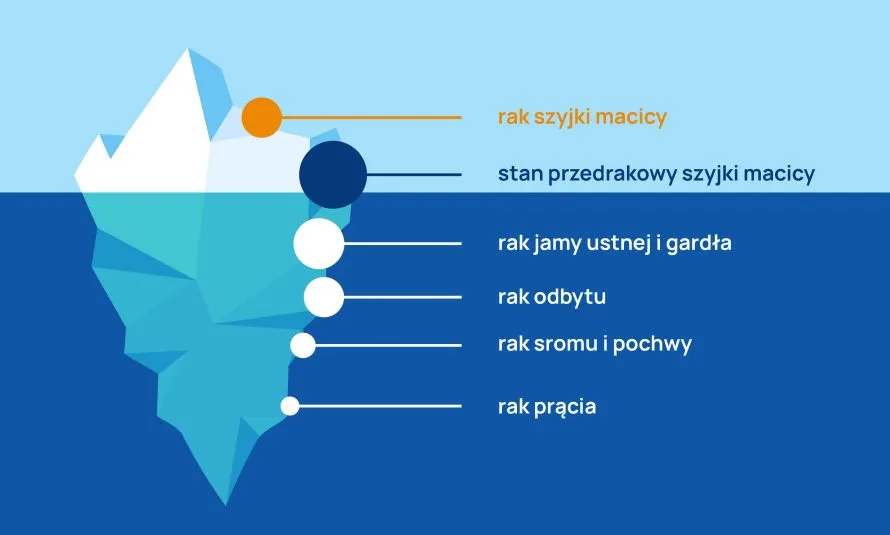
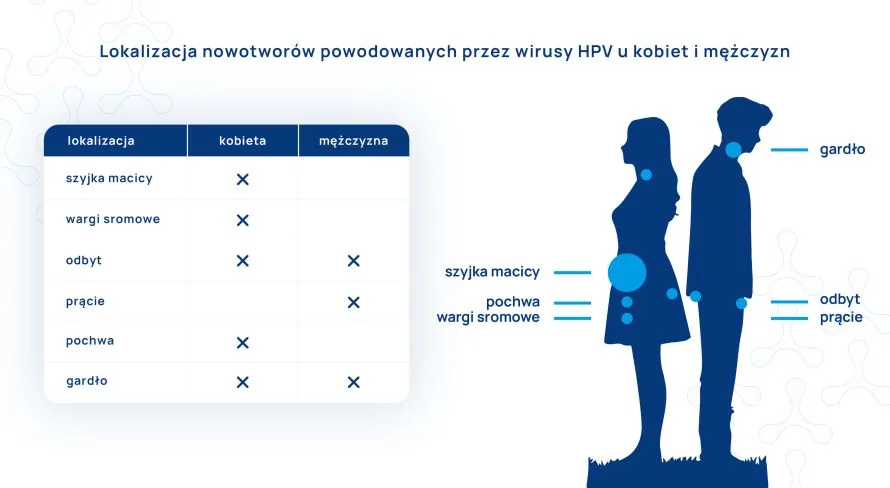
Retrospektywne badania wykazują, iż wirus HPV odpowiedzialny jest za prawie 100% wszystkich raków szyjki macicy. Jednak nie jest to jedyna lokalizacja nowotworów, których przyczyną jest HPV, można powiedzieć, że jest to tylko wierzchołek góry lodowej. Pozostałe lokalizacje to gardło, odbyt, pochwa, wargi sromowe oraz prącie.
Zakażenie wirusem HPV (Human papillomavirus) jest możliwe poprzez kontakty seksualne, jest to główna droga zakażenia. Należy jednak podkreślić, że do zakażenia wystarczy kontakt skórny (skin-to-skin genital contact), nie musi dojść do pełnego stosunku seksualnego. Używanie prezerwatywy zmniejsza ryzyko zakażenia, jednak nie chroni przed nim całkowicie. Ze względu na łatwość przenoszenia się wirusa brodawczaka, ryzyko zakażenia w ciągu całego życia jest wyższe niż 90% i jest to jedna najczęstszych infekcji przenoszonych drogą płciową. Szacuje się, iż od 50–70 % kobiet seksualnie aktywnych zarazi się jednym z wysokoonkogennych typów wirusa. 90% infekcji będzie zakażeniem przejściowym i organizm sobie sam z nim poradzi. Pozostałe 10% przerodzi się w infekcję przetrwałą (dotyczy zakażeń, które utrzymują się dłużej niż 24 miesiące), która może doprowadzić do transformacji złośliwej. Szacuje się, że okres powstawania nowotworu może trwać 5-40 lat, chociaż obecnie obserwuje się skracanie czasu, w którym powstaje zmiana nowotworowa.
Zakażenia wirusem brodawczaka w jamie ustnej również są najczęściej związane z zachowaniami seksualnymi. Jednak pojawiają się dowody potwierdzające, że wirus może się przenosić ze śliną. Najbardziej znanymi łagodnymi objawami zakażenia HPV w jamie ustnej są brodawczak (kłykciny kończyste) oraz ogniskowy przerost nabłonka.
Wirus HPV (Human papillomavirus) jest odpowiedzialny za prawie 100% raków szyjki macicy i stanów przedrakowych, 90% nowotworów odbytu, 70-100% nowotworów pochwy. Blisko 30% raków prącia i sromu wywołanych jest przez wirusa HPV, ok. 20% nowotworów gardła, języka, migdałków, 11% nowotworów nosogardzieli.
Diagnostyka wirusa HPV – jak rozpoznać zakażenie?
Zakażenie wirusem brodawczka ludzkiego przebiega zwykle bezobjawowo, dlatego – jeśli nie są wykonywane badania profilaktyczne – nowotwór rzadko wykrywany jest w stadium początkowym.
Obecnie jedynym typem nowotworu wywoływanego przez HPV, w którym rekomendowane są profilaktyczne badania przesiewowe, jest rak szyjki macicy. Pozwala to na wykrycie stanu przednowotworowego lub nowotworu we wczesnym stadium. Pozostałe typy nowotworów, inicjowanych przez wirusa brodawczaka nie mają programu testów przesiewowych, dlatego są zazwyczaj wykrywane w późnych okresach choroby.
Zakażenie HPV można wykryć, pobierając wymaz z szyjki macicy, a następnie wykonując genetyczną identyfikację zawartych w pobranym materiale organizmów. Badanie wykonuje się metodą Real Time PCR, która charakteryzuje się wysoką czułością i swoistością. W badaniu wykrywa się wysokoonkogenne typy tego wirusa, w zależności od badania od kilku do nawet 32.

Takim badaniem jest dostępny w ALAB laboratoria test, umożliwiający wykrycie aż 32 genotypów wirusa HPV: 6, 11, 16, 18, 26, 31, 33, 35, 39, 40, 42, 43, 44, 45, 51, 52, 53, 54, 56, 58, 59, 61, 62, 66, 67, 68, 70, 73 (MM9), 81, 82 (MM4), 83 (MM7), 89 (genotypy wysokiego ryzyka onkogennego wyróżniono pogrubieniem). Materiałem do badań są komórki nabłonkowe pobrane z szyjki macicy przy użyciu jałowej szczoteczki typu Cervex-Brush, umożliwiającej pobranie materiału zarówno z części pochwowej strefy transformacji, jak i z kanału szyjki macicy. Przed pobraniem materiału do badania pacjentka nie powinna stosować dopochwowych preparatów leczniczych.

Zaletą tego badania jest również fakt, iż przypadku wykrycia zakażenia wirusem HPV o wysokim ryzyku onkogennym, istnieje możliwość wykonania dodatkowego badania określającego, czy infekcja ma charakter przejściowy, czy przewlekły – badania HPV mRNA. Badanie pokazuje, czy infekcja jest przetrwała, czyli aktywna, i czy doszło już do powstania zmian przednowotwrotowych w raku szyjki macicy.

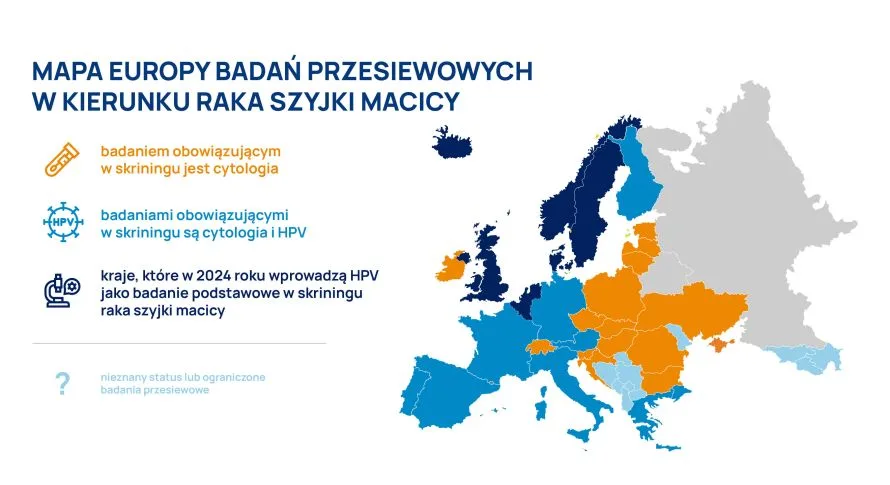
Wykrywanie obecności wirusa HPV (Human papillomavirus) w wielu krajach Europy wykonuje się obok badania cytologicznego w skriningu raka szyjki macicy. Skandynawia i Wielka Brytania planują, aby w roku 2024 badanie to było testem podstawowym w tym skriningu.
Szczepienia przeciwko HPV
Pomimo faktu, że możemy dziś wykrywać stany przednowotworowe raka szyjki macicy, choroba jest nadal groźna i – według statystyk – w Polsce w 2020 roku zgłoszono:
- 3862 nowych przypadków raka szyjki macicy (6. miejsce wśród nowotworów u kobiet),
- 2137 zgonów z powodu raka szyjki macicy (7. miejsce wśród nowotworów u kobiet – 11/100tys).
Dodatkowo wiemy, że HPV może wywoływać również inne rodzaje nowotworów, które nie mają szansy być wykryte na wczesnym stadium rozwoju. Szczepionka przeciwko HPV (Human papillomavirus) jest zatem elementem profilaktyki tych nowotworów, zarówno dla kobiet, jak i dla mężczyzn.
Pierwsza szczepionka została zarejestrowana w USA w 2006 roku i jest stosowana już od 17 lat. Dzięki temu wiemy, iż szczepienie przeciwko HPV zmniejsza ryzyko zachorowania na raka szyjki macicy o około 70%, a w przypadku szczepionek nowej generacji aż do 90%. Zmniejsza także ryzyko wystąpienia innych chorób HPV-zależnych.
Szczepionka przeciwko wirusowi brodawczaka ludzkiego nie zawiera żywych ani atenuowanych wirusów, zawiera niezakaźne, wysokooczyszczone białka wysokoonkogennych typów wirusa HPV. Na dziś w Polsce dostępne są następujące typy szczepionek:
- 2-walentna – przeciwko wysokoonkogennym typom HPV 16 i 18
- 4-walentna – przeciwko wysokoonkogennym typom HPV 16 i 18 oraz nieonkogennym typom HPV 6 i 11, odpowiedzialnym za kłykciny kończyste
- 9-walentna – oprócz typów 6, 11, 16, 18 zawiera białka HPV 31, 33, 45, 52, 58.
Celem szczepienia przeciwko HPV jest wytworzenie odporności organizmu na choroby wywoływane przez wirus HPV. Badania wskazują, iż optymalnym czasem, w którym organizm człowieka wytwarza najwięcej przeciwciał po szczepieniu, jest wiek 12-13 lat. Dlatego w wielu krajach, w tym w od 1 czerwca 2023 w Polsce, powszechnym i bezpłatnym programem szczepień objęte są dzieci (dziewczęta i chłopcy) w wieku 12 i 13 lat (urodzone 1.01.2010 i starsze, aż do ukończenia 14 r.ż.).
Szczepieniem przeciwko HPV – poza refundacją – mogą być objęte dzieci już od 9 r.ż., młodzież po ukończeniu 14 lat i osoby dorosłe.
Dzieci w wieku 9-14 lat otrzymują dwie dawki szczepionki przeciwko HPV, dawka przypominająca powinna być podana w odstępie 6-12 miesięcy po pierwszej dawce. Nastolatki w wieku ≥ 15 lat otrzymują schemat trzydawkowy.
Dzięki programowi szczepień przeciwko HPV zapoczątkowanemu w roku 2007, Australia ma szansę być pierwszym krajem na świecie wolnym od wirusa brodawczaka ludzkiego. W roku 2007 zaczęto szczepić dziewczynki, a w roku 2013 również chłopców. W roku 2015 – po dziesięciu latach prowadzenia programu – liczba kobiet w wieku 18-24 lat zarażonych wirusem HPV spadła do zaledwie 1%, do roku 2028 zostanie wyeliminowany rak szyjki macicy. Sukces w Australii został osiągnięty dzięki połączeniu skriningu (cytologia z HPV) ze szczepieniami przeciwko HPV.