Czy alergia pokarmowa to częsty problem? Co warto o niej wiedzieć i czym jest wielka ósemka alergenów? Jak wygląda diagnostyka alergii pokarmowej? Zapraszamy do lektury!
Alergia pokarmowa bywa nieprzewidywalna. Niektóre produkty powodują objawy dopiero po spożyciu ich w większej ilości, inne dają o sobie znać już po jednym kęsie. Są produkty, które uczulają wyłącznie na surowo, natomiast po ugotowaniu nie stanowią problemu. Niekiedy pokarm może wywołać reakcję przy jednej okazji, a przy innej jest zupełnie nieszkodliwy. Niepożądane reakcje na pokarm nazywamy nadwrażliwością, jeżeli jednak został potwierdzony mechanizm immunologiczny związany z produkcją przeciwciał IgE to właściwym określeniem będzie alergia pokarmowa.
Do rozwoju alergii dochodzi, gdy nasz układ odpornościowy staje się nadopiekuńczy i coś stosunkowo nieszkodliwego zostaje uznane za zagrożenie. „Atak obronny” organizmu może przyczynić się do bardzo wielu uporczywych objawów – od zatkanego nosa, po zagrażające życiu, ciężkie reakcje ogólnoustrojowe.
Skala alergii pokarmowej i wielka ósemka alergenów
Na całym świecie problem alergii na pokarmy staje się coraz poważniejszy, dotyczy to szczególnie krajów rozwiniętych. Narastający problem uzależniony jest od zmian klimatycznych, zanieczyszczeń gleby i powietrza, upatruje się go w paleniu papierosów, nadużywaniu antybiotyków. Bardzo duże znaczenie mają także dieta i styl życia.
Według Światowej Organizacji Zdrowia (WHO) z powodu alergii pokarmowych IgE-zależnych, może cierpieć już ponad 20 proc. populacji świata. Większość z nich (60 %) to kobiety, a częstotliwość ich występowania wśród dzieci do 5 roku życia zwiększyła się dwukrotnie w ostatniej dekadzie. W Polsce nie mamy dokładnych danych epidemiologicznych o skali alergii pokarmowej.
Alergia pokarmowa może ujawniać się szeregiem rozmaitych objawów; biegunki, wymioty, pokrzywka, duszności, obrzęk języka, czy groźny wstrząs anafilaktyczny. Objawy alergii pokarmowej występują najczęściej u niemowląt i dzieci, ale mogą pojawić się w każdym wieku. Najczęstsze alergie pokarmowe u dorosłych to alergia na skorupiaki i mięczaki, a także orzechy, orzeszki ziemne i ryby.
Istnieje ponad 170 pokarmów, które według doniesień wywołują reakcję alergiczną, ale osiem określonych rodzajów żywności odpowiada za ponad 90% z nich. Wielka ósemka to mleko, jajka, orzeszki ziemne, orzechy, pszenica, soja, ryby i skorupiaki. Amerykańska instytucja rządowa FDA – Agencja Żywności i Leków rozszerzyły dotychczasową listę o dziewiąty alergen, którym jest sezam. Amerykańskie prawo od 1 stycznia 2023 wymaga od producentów żywności deklarowania obecności sezamu jako głównego alergenu pokarmowego na etykiecie każdej żywności. Ponadto rozporządzenie Parlamentu Europejskiego i Rady Unii Europejskiej w liście najpopularniejszych alergenów wymienia również selera, gorczycę i ich produkty pochodne.
Fakty dotyczące alergii, które warto znać
1. Alergia pokarmowa to nie to samo, co nietolerancja pokarmowa
Jeżeli chodzi a alergię pokarmową i nietolerancję pokarmową, należy pamiętać że nie można używać tych pojęć zamiennie. W alergii pokarmowej układ odpornościowy traktuje białka obecne w pożywieniu jako zagrożenie. Silne objawy mogą wystąpić nawet po śladowej ilości pokarmu, a nawet wystarczy samo wdychanie oparów zawierających dany alergen. Mogą to być reakcje zagrażające życiu. Natomiast nietolerancja pokarmowa wiąże się z niedoborem lub brakiem enzymów. Najczęściej mówimy o nietolerancji laktozy, fruktozy czy histaminy, nie ma tutaj udziału nasz układ immunologiczny. Zazwyczaj objawy występują po zjedzeniu znacznej ilości problematycznej żywności, w przeciwieństwie do alergii nie są to reakcje zagrażające życiu.
2. Groźne kofaktory reakcji alergicznej
Przebieg reakcji alergicznej zależy od wielu czynników. Na uwagę zasługują dodatkowe czynniki wzmacniające przebieg reakcji alergicznych tzw. kofaktory. U niektórych osób z alergią pokarmową objawy pojawiają się tylko w ich obecności. Do najważniejszych kofaktorów wśród dzieci zaliczamy wysiłek fizyczny i infekcje. U dorosłych – wysiłek fizyczny, leki, alkohol i stres.
Dla przykładu – w surowych owocach i warzywach największa ilość alergenów znajduje się w skórce. Niektórzy pacjenci tolerują owoce i warzywa po obraniu (w skórce znajduje się wysokie stężenie białek LTP), jednak reakcje alergiczne u tych chorych mogą nadal wystąpić, w szczególności właśnie w obecności kofaktora reakcji alergicznej – wysiłek fizyczny, menstruacja, spożycie alkoholu, przyjmowanie niesterydowych leków przeciwzapalnych, podczas infekcji.
Literatura podaje, że udział kofaktorów w ciężkich reakcjach ogólnoustrojowych jest istotna, czynniki te były niezbędne do wywołania reakcji u 58,1% pacjentów. Wiemy również, że reakcje anafilaktyczne powiązane z kofaktorami mają cięższy przebieg.
3. Leczenie alergii pokarmowej wyłącznie przez unikanie alergenów
W alergii pokarmowej nie mamy do dyspozycji szczepionek odczulających, jak to ma miejsce w alergii wziewnej. Podstawowa zasada leczenia alergii pokarmowej to: edukacja, eliminacja, epinefryna. Identyfikacja pokarmów uczulających, szeroka edukacja, unikanie uczulających produktów, a w ciężkich przypadkach wspomaganie leczeniem farmakologicznym, w tym ratująca życie adrenalina w strzykawce u osób z zagrożeniem wstrząsu anafilaktycznego.
4. Dziecko może wyrosnąć z alergii pokarmowej, jest to możliwe
Z alergii można wyrosnąć, ale to zależy od jej rodzaju i ciężkości. Badania wykazały, że od 60% do 80% dzieci z alergią na mleko lub jajka wyrośnie z alergii na te pokarmy przed ukończeniem 16 roku życia. Obecne możliwości diagnostyczne pozwalają nam kontrolować ten proces. I tak okresowe mierzenie poziomu przeciwciał dla owomukoidu – jaja, czy kazeiny – głównego białka mleka i ich spadek będzie świadczył o nabywaniu tolerancji – „wyrastaniu z alergii”.
W przypadku pozostałych alergenów odsetek pacjentów, którzy wyrosną z alergii nie jest tak optymistyczny. Dla orzeszków ziemnych będzie to tylko 20% dzieci, dla orzechów (14%), a w alergii na ryby i skorupiaki (4-5%).
Jak podaje WHO, badania epidemiologiczne pokazują, że wśród niemowląt uczulonych na pokarmy około 80% dzieci osiągnie tolerancję do piątych urodzin, ale u 35% z nich może dojść do nadwrażliwości na inne pokarmy.
5. Zespół pyłkowo – pokarmowy nie jest alergią pokarmową
Niektórzy pacjenci odczuwają swędzenie w jamie ustnej i gardle, czasami z łagodnym obrzękiem, bezpośrednio po zjedzeniu świeżych owoców lub warzyw. Jest to tzw. zespół pyłkowo – pokarmowy, wywołany przez alergeny reagujące krzyżowo, obecne zarówno w pyłku, jak i surowych owocach, czy warzywach. Nie jest to alergia pokarmowa, chociaż objawy występują po pożywieniu, co może być mylące. Prawdziwą przyczyną jest alergia na pyłki.
O reakcji krzyżowej mówimy wtedy, gdy alergeny wykazują znaczne podobieństwo w budowie między sobą. Na przykład osoby uczulone na pyłek brzozy mogą reagować objawami po spożyciu jabłka (alergeny brzozy i jabłka mają w składzie białko o zbliżonej budowie). Prawdziwą przyczyną uczulenia jest pyłek brzozy, natomiast uczulenie na jabłko to wynik krzyżowej. Ustalenie charakteru alergii, daje nam również informacje, że to samo jabłko z dużym prawdopodobieństwem poza okresem pylenia brzozy będzie dobrze tolerowane, jak również to, że obróbka termiczna zniweluje właściwości alergizujące, a czasami wystarczy samo obranie jabłka ze skórki, aby było dobrze tolerowane.
Najczęstsze pokarmowe alergie krzyżowe
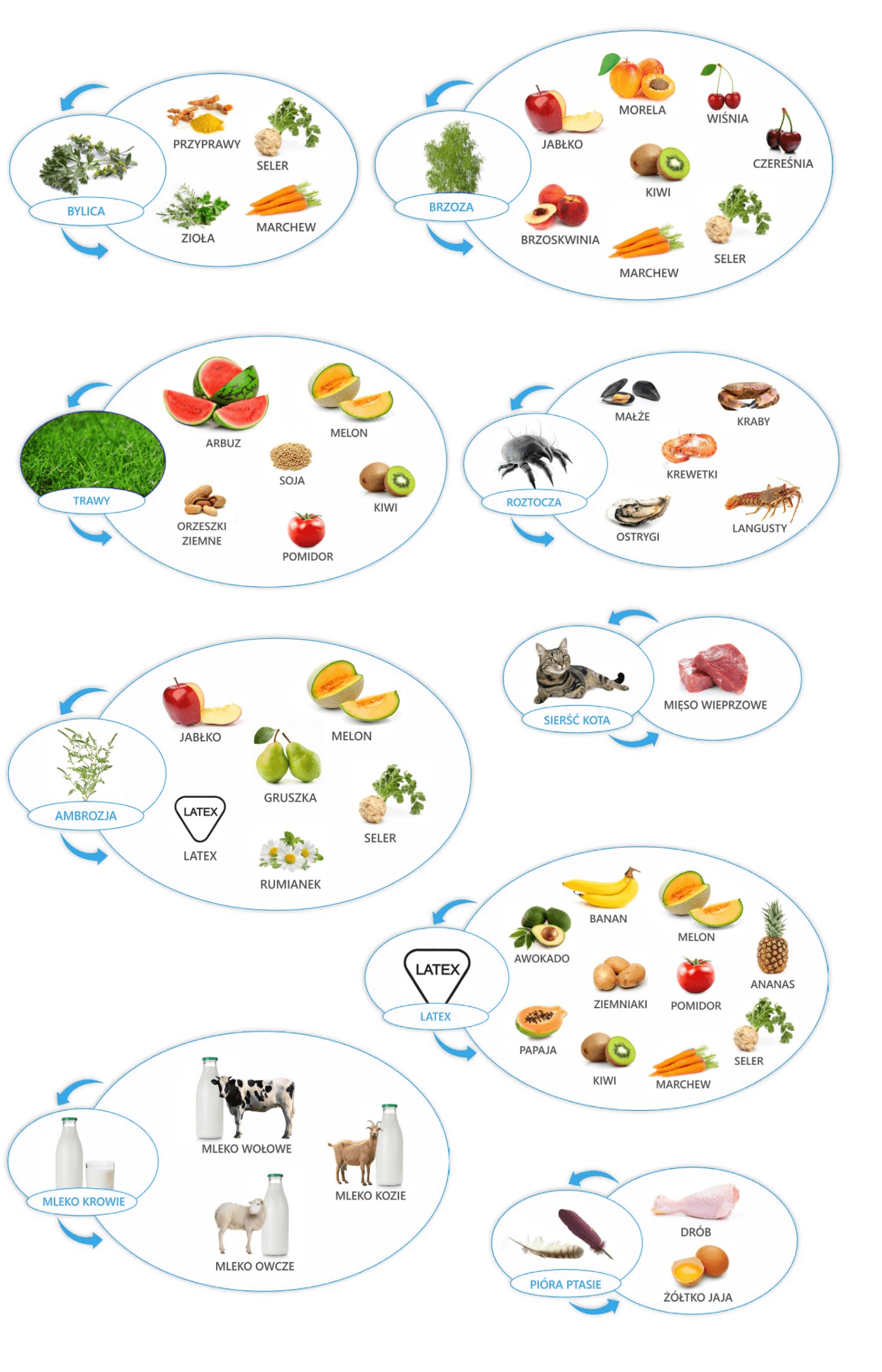
6. „Kleszczowa” alergia na czerwone mięso
Rozwinięcie się reakcji alergicznej na czerwone mięso – wołowina, wieprzowina, baranina, cielęcina, żelatyna (zespół alfa-gal) może być powodowane ukąszeniem występującego w Australii, Meksyku i USA kleszcza Amblyomma americanum z charakterystyczną białą plamką na grzbiecie (Lone Star). Obszar występowania tego rodzaju kleszcza stale się zwiększa i wkrótce może sięgnąć Kanady.
Do objawów należą obrzęk warg, gardła, trudności w oddychaniu i spadek ciśnienia krwi, w niektórych przypadkach poważnie zagrażające życiu. Od spożycia mięsa do pierwszych objawów upływa od 3 do 6 godzin, dlatego trudno powiązać skutek i przyczynę – zwykle alergie dają objawy do około 2 godzin. W Stanach Zjednoczonych notowane przypadki odkleszczowej alergii są coraz częstsze. Mamy tu kolejny przykład reakcji krzyżowej, tym razem na substancję obecną zarówno w ślinie kleszcza, jak i czerwonym mięsie (alergen o budowie wielocukru). Alergia jest tak silna, że wiele osób nie może już wrócić do jedzenia mięsa. Jest to pierwsza znana alergia pokarmowa związana z węglowodanem, a nie białkiem.
Szczegółowe informacje znajdziesz w artykule na temat alfa-gal syndrom.
Nowa ścieżka w diagnostyce alergii – alergologia molekularna
Aby skutecznie zapobiegać reakcji alergicznej najważniejsza jest prawidłowa identyfikacja pokarmu wywołującego alergię. W momencie kiedy zgłaszamy się do alergologa, ocena profilu uczulenia z krwi np. w badaniach panelowych zazwyczaj wykazuje silną odpowiedź na wiele alergenów, bardzo często wziewnych, jak i pokarmowych. Zarówno klasyczne testy serologiczne, jak i szeroko wykorzystywane w gabinetach lekarskich testy skórne oparte są na ekstraktach alergenów. Ten ekstrakt to tzw. wodny wyciąg, który jest mieszaniną wielu białek danego alergenu. Dla właśnie tej mieszaniny oznaczamy poziom przeciwciał IgE.
Oba rodzaje testów są kluczowym elementem na początkowym etapie diagnostyki alergii. Wskazują nam źródła uporczywych objawów. Jednak pamiętajmy, że szczególnie u pacjentów wielouczuleniowych nie zawsze robią to wiarygodnie. Dopiero precyzyjna diagnostyka z wykorzystaniem molekularnych cząstek alergenów, dla których mierzymy poziom przeciwciał pozwala ujawnić reaktywność krzyżową i wskazać prawdziwy czynnik alergizujący. Ponadto wykorzystanie diagnostyki molekularnej pozwala przewidzieć ciężkość reakcji. To wszystko sprawia, że diagnoza w połączeniu z objawami klinicznymi będzie pewna a zastosowane leczenie, czy zalecenia dietetyczne skuteczne.

Alergologia molekularna to zarówno pojedyncze oznaczenia molekuł, jak i duże ich panele – platformy molekularne. System ten usprawnia procedurę postępowania z pacjentem w gabinecie alergologa, dostarczając kompleksowy i szczegółowy profil uczuleniowy, a wszystko za pomocą jednorazowego pobrania krwi. Testy molekularne mają swój szczególny udział w alergii pokarmowej, tutaj poznanie cząstek uczulających jest niezwykle ważne nie tylko dla zdrowia, ale i życia pacjenta.
Profil uczuleniowy
Poniższa tabela zawiera wybrane białka uczulające, które wiążą się z ciężkim przebiegiem alergii. Jeżeli jesteśmy uczuleni na poniższe alergeny, istnieje wysokie prawdopodobieństwo ciężkich reakcji ogólnoustrojowych. Ustalenie tak dokładnego profilu uczuleniowego możliwe jest dopiero dzięki zastosowaniu diagnostyki molekularnej.
| MLEKO | Kazeina – Bos d 8 |
| JAJKO | Owomukoid – Gal d 1 |
| ORZESZKI ZIEMNE | Białka zapasowe – Ara h 1, Ara h 2, Ara h 3, Ara h 6, Oleozyna – Ara h 15 |
| SOJA | Białka zapasowe – Gly m 5, Gly m 6, Gly m 8 |
| ORZECH NERKOWCA | Białka zapasowe – Ana o 2 , Ana o 3 |
| PSZENICA ZWYCZAJNA | Inhibitor alfa-amylazy I trypsyny – Tri aA_TI, Omega 5-gliadyna – Tri a 19 |
| KREWETKA | Tropomiozyna – Pen m 1, Inne- Pen m 2, Pen m 3, Pen m 4 |
| DORSZ | Parwalbumina – Gad c 1/ Gad m 1 |
Diagnostyka oparta na molekułach alergenowych to krok milowy w alergologii
Wśród dużych paneli molekularnych na szczególną uwagę zasługuje test ALEX. ALEX to największy panel molekularny, aż 295 alergenów w jednym teście, badanie wykonamy bez skierowania i przerywania stosowanego leczenia. Test jest odpowiedni dla każdego, od 6 mż. Test ALEX to kompletna diagnostyka dla alergenów wziewnych – pyłki roślin (trawy, chwasty, drzewa), sierści zwierząt, mikroorganizmów i zarodników pleśni. Dla alergenów pokarmowych, w tym orzechów i roślin strączkowych, ryb, owoców morza, czy protein zwierzęcych. Test zapewnia diagnostykę alergii również dla jadu owadów i lateksu.
Poniżej grupy i liczba alergenów w teście ALEX:

Test ALEX – wykonaj test:
- aby ustalić przyczynę reakcji alergicznej
- aby zidentyfikować reakcje krzyżowe
- jeśli podejrzewasz alergię pokarmową
- aby znaleźć przyczynę reakcji anafilaktycznych
- w celu określenia ryzyka ciężkich reakcji na alergeny
- aby przewidzieć skuteczność swoistej immunoterapii
- aby dopasować odpowiednie zalecenia dietetyczne
- u dzieci z objawami alergii
- jeżeli jesteś w ciąży
Wybierz odpowiedni wariant testu dla siebie:
ALEX Panel 295 Diagnostyka molekularna alergii z konsultacją wyniku
ALEX Panel 295 Diagnostyka molekularna alergii (bez konsultacji)

