Niniejszy artykuł odpowie nam na pytanie, jak prawidłowo ułożona dieta wpływa na poziom cukru we krwi. Należy pamiętać, że cukrzyca jest grupą chorób metabolicznych, które charakteryzują się występowaniem hiperglikemii. To podwyższony poziom glukozy, który wynika z nieprawidłowego wydzielania insuliny. Przewlekła hiperglikemia w cukrzycy może doprowadzić do uszkodzenia oraz zaburzenia czynności i niewydolności wielu narządów, między innymi serca i naczyń krwionośnych, oczu, nerek czy nerwów.
Spis treści:
- Jaki jest prawidłowy poziom cukru we krwi?
- Jakie są przyczyny wysokiego poziomu cukru we krwi?
- 15 zaleceń diety cukrzycowej
Jaki jest prawidłowy poziom cukru we krwi?
Na czczo prawidłowe stężenie glukozy w osoczu krwi powinno mieścić się w granicach 70-99mg/dl. Prawidłową tolerancję glukozy rozpoznajemy, gdy po 120 minutach po podaniu pacjentowi doustnego testu tolerancji glukozy, glikemia jest mniejsza niż 140mg/dl.
Jeżeli stężenie glukozy na czczo pozostaje w przedziale 100-125mg/dl, zdiagnozowana jest nieprawidłowa glikemia na czczo. W przypadku, gdy stężenie glukozy po podaniu doustnego testu tolerancji glukozy w 120 minucie badania mieści się w granicach 140-199mg/dl, stwierdza się nieprawidłową tolerancję glukozy. Mówimy wtedy o stanie przedcukrzycowym.
Cukrzycę rozpoznaje się u pacjenta, gdy:
- występują przypadki hiperglikemii i glikemia przygodna ≥200mg/dl
- lub dwukrotna glikemia na czczo ≥126mg/dl
- lub jeżeli glikemia w 120 minucie testu obciążenia glukozą jest ≥200mg/dl.
>> Więcej o badaniach w diagnostyce cukrzycy w artykule o hemoglobinie glikowanej.

Jakie są przyczyny wysokiego poziomu cukru we krwi?
U osób zdrowych hiperglikemia może być pierwszym objawem rozwijającej się cukrzycy. Należy pamiętać, że hiperglikemia może wystąpić u osób w każdym wieku.
Inne przyczyny wysokiego poziomu cukru we krwi to:
- nieprawidłowa dieta;
- źle leczona cukrzyca – chory nie przyjmuje leków na cukrzycę, pomija dawki leków lub dawkowanie i rodzaj leku jest nieodpowiednio dobrany;
- cukrzyca ciążowa – na wystąpienie wysokiego poziomu cukru we krwi narażone są kobiety w ciąży;
- przeforsowane organizmu, na skutek zbyt intensywnego wysiłku fizycznego;
- przyjmowanie niektórych leków np. działających moczopędnie.
Unikając powyższych nieprawidłowości w życiu codziennym, można spowolnić lub całkowicie wykluczyć wystąpienie hiperglikemii w organizmie.

Jak obniżyć poziom cukru we krwi?
Zgodnie z zaleceniami Polskiego Towarzystwa Diabetologicznego zadaniem leczenia dietetycznego chorych na cukrzycę jest utrzymanie:
- prawidłowego stężenia glukozy w surowicy krwi w celu prewencji powikłań cukrzycy,
- optymalnego stężenia lipidów i lipoprotein w surowicy,
- optymalnych wartości ciśnienia tętniczego we krwi celem redukcji ryzyka chorób naczyń,
- utrzymanie czy uzyskanie prawidłowej masy ciała.
Modyfikacja stylu życia odgrywa podstawową rolę w obniżeniu poziomu cukru we krwi oraz leczeniu cukrzycy typu 2. W dietoterapii zaleca się stosowanie zasad zdrowego żywienia:
- regularne spożywanie pełnowartościowych posiłków,
- ograniczenie cukrów prostych lub ich eliminacja z diety,
- ograniczenie w diecie tłuszczów pochodzenia zwierzęcego,
- zwiększenie spożycia wraz z dietą pełnoziarnistych produktów zbożowych,
- odpowiednia podaż warzyw i owoców,
- dieta powinna być dostosowana do indywidualnych potrzeb pacjenta,
- regularna aktywność fizyczna dostosowana do indywidualnego pacjenta,
- regularne spożywanie wody niegazowanej, kobiety ok. 1,5 l/doba a mężczyźni ok. 2 l/doba.

15 zaleceń diety cukrzycowej
- W przypadku nadwagi lub otyłości należy stopniowo zmniejszać masę ciała. Otyłość jest głównym czynnikiem ryzyka rozwoju cukrzycy typu 2. Przy wartości BMI 30 ryzyko wystąpienia cukrzycy jest sześciokrotnie wyższe u kobiet oraz ponad czterokrotnie wyższe u mężczyzn w porównaniu z osobami z prawidłową masą ciała. Badania wykazały, że zmiana stylu życia osób z otyłością oraz nieprawidłową tolerancją glukozy, polegająca na zmniejszeniu wartości energetycznej diety, zwiększeniu aktywności fizycznej oraz dodatkowo redukcja masy ciała już o 5% wpływa na spadek zachorowalności na cukrzycę o 58%. Nadwaga dotyczy osób z BMI ≥ 25 kg/m ² lub obwodem talii >80 cm u kobiet oraz >94 cm u mężczyzn.
- Posiłki spożywamy regularnie co 3 godziny, pierwszy posiłek jemy do 1h od wstania, a ostatni najpóźniej 2-3 godziny przed snem.
- Około połowę talerza podczas śniadania, obiadu i kolacji powinny zajmować warzywa. Są one źródłem błonnika pokarmowego, witamin oraz składników o działaniu antyoksydacyjnym. Łącznie ich dzienna podaż powinna wynosić około 400-500 g. Różnorodne warzywa powinno się jeść do każdego posiłku, w formie surowej lub gotowanej al’ dente czy przyrządzone na parze.
- Owoce spożywamy w ilości około 150-200g/dobę, ponieważ zawierają cukry proste. Cukrzycy powinni spożywać je do godziny 16. Wybieramy owoce nieprzejrzałe, mniej słodkie i w miarę możliwości spożywamy je na surowo. Szczególnie polecane są owoce jagodowe takie jak np. jagody, maliny, truskawki. Owoce łączymy z produktami dostarczającymi białka i/lub tłuszcze do organizmu. Opóźniają one opróżnianie żołądka, co wydłuża czas trawienia i zapobiega szybkiemu wzrostowi stężenia glukozy i insuliny we krwi po posiłku. Dopuszczalne jest wypicie szklanki 200 ml soku owocowego wyciśniętego ze świeżych owoców w zamian za zjedzenie porcji świeżych owoców w danym dniu.
- Produkty będące źródłem węglowodanów złożonych – pełnoziarniste pieczywo, kasze, ryże, makarony, płatki zbożowe – powinny być elementem każdego posiłku i zajmować około 1/4 talerza. Wybieramy pełnoziarniste produkty zbożowe, gdyż są one źródłem błonnika pokarmowego, witamin z grupy B oraz wielu składników mineralnych. Razowe produkty zbożowe są wolno trawione, co zapobiega szybkiemu wzrostowi stężenia glukozy i insuliny we krwi.
- Spożywamy produkty będące źródłem białka – mięso, ryby, jajka, mleko i jego przetwory oraz nasiona roślin strączkowych. Należy wybierać chude mięsa i niskotłuszczowe produkty mleczne. Ryby powinno się spożywać nie rzadziej niż 2 razy w tygodniu. Mięso czerwone wprowadzamy do diety okazjonalnie, najlepiej raz na 2 tygodnie. Eliminujemy z diety przetwory mięsne – tłuste wędliny, kiełbasy, pasztety, wyroby podrobowe itp.
- Produkty będące źródłem tłuszczu roślinnego są elementem pełnowartościowego posiłku. Należy je wprowadzać w niedużych ilościach. Zalecane są: olej rzepakowy, oliwa z oliwek, orzechy, nasiona chia, babki płesznik, siemienia lnianego, pestki dyni i słonecznika, awokado, czyli produkty bogate w nienasycone kwasy tłuszczowe o działaniu przeciwzapalnym. Produkty będące źródłem nasyconych kwasów tłuszczowych, jak masło czy smalec i masło klarowane powinny być ograniczane.
- Woda jest niezbędnym elementem diety cukrzycowej – bierze udział w usuwaniu toksyn z organizmu, dotlenia organizm, pomaga rozprowadzić pokarm po całym organizmie. Bierze udział praktycznie w każdej czynności życiowej naszego organizmu. Spożycie wody to 1,5l/dobę dla kobiet a dla mężczyzn 2l/dobę wody niegazowanej.
- W diecie cukrzycowej należy mocno ograniczyć spożywanie cukrów, a w niektórych przypadkach należy je całkowicie wyeliminować. Złotym środkiem jest czytanie etykiet i wybieranie produktów o obniżonej zawartości cukru lub całkowicie go pozbawione. Czasami w takich produktach cukier może być zastąpiony słodzikami. Badania wskazują, że naturalne słodziki, jak stewia czy ksylitol, mogą wywierać pozytywny wpływ na zdrowie poprzez działanie przeciwutleniające. Natomiast wyniki badania dotyczące spożycia sztucznych słodzików jak sukraloza czy acesulfam K wskazują na ich potencjalnie niekorzystny wpływ na skład mikrobioty, dlatego nie zaleca się ich spożywania.
- Sól w diecie diabetyków – nie przekraczamy rekomendowanej dziennej ilości 5 g (ok. 1 płaskiej łyżeczki). Tu wliczamy również sól zawartą w produktach spożywczych, np. pieczywie, serach, wędlinach czy słonych przekąskach. Sól jodowana może stanowić uzupełnienie jodu w diecie, dlatego nie ma potrzeby eliminować jej całkowicie.
- Aktywność fizyczna bardzo dobrze wpływa na zdrowie i samopoczucie osób chorych na cukrzycę. Zalecana jest aktywność fizyczna 30 minut każdego dnia. Wspomaga uzyskanie i utrzymanie prawidłowej masy ciała, zwiększa wrażliwość tkanek na insulinę, stanowi istotny element profilaktyki rozwoju wielu chorób. Należy pamiętać, że aktywność powinna być dostosowana do indywidualnych możliwości i potrzeb pacjenta.
- Eliminujemy alkohol z diety. Picie alkoholu do posiłku podwyższa poposiłkowe stężenie glukozy we krwi i tym samym zwiększa stężenie insuliny.
- Rezygnujemy z palenia tytoniu. Zaprzestanie palenia zmniejsza między innymi ryzyko zawału serca i udaru mózgu.
- Dbamy o odpowiednią jakość i ilość snu 7-8 godzin dziennie. Staramy się kłaść i wstawać o stałych porach. Godzinę przed snem nie korzystamy z urządzeń elektronicznych – telefonu, tabletu, komputera czy telewizora – zdecydowanie ułatwi to zasypianie.
- Unikamy stresu – tu pomocne są technik relaksacyjne czy medytacja, pomagają one zapanować nad stresem.
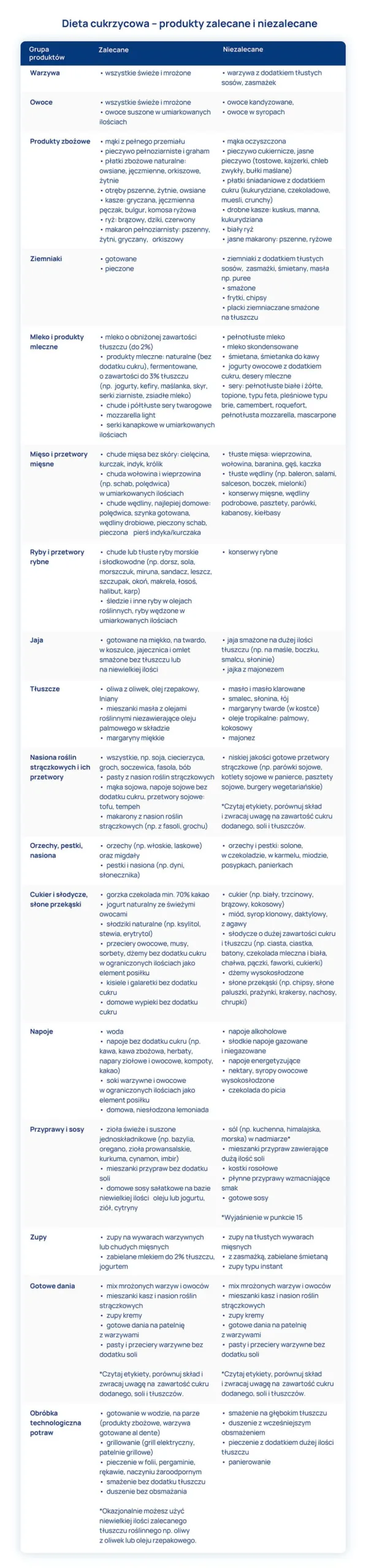
Czego nie wolno, a co wolno jeść na diecie cukrzycowej?
Przykładowy jadłospis w diecie insulinowej
I śniadanie
- Płatki owsiane z truskawkami i kiwi, z dodatkiem nasion chia oraz jogurtem naturalnym 2%.
- Chleb żytni pełnoziarnisty, do tego chuda wędlina drobiowa kurczak/indyk plus sałata rukola/roszponka/mix sałat oraz pomidor i papryka żółta.
II śniadanie
- Pasta z makreli wędzonej z ogórkiem kiszonym startym na grubej tarce do tego jogurt naturalny, pastę nakładamy do łódeczek cykorii, podajemy z bułką grahamką.
- Sałatka z dowolną sałatą, pomidorem, ogórkiem zielonym, cebulą, oliwkami, fetą półtłustą. Doprawiona dresingiem z oliwy z oliwek, kilku kropli cytryny, pieprzu, soli oraz ulubionych ziół. Do tego pieczywo żytnie razowe.
Obiad
- Zupa warzywna z mrożonki (krupnik/kalafiorowa/warzywna) z dodatkiem kaszy pęczak gruboziarnistej. Na talerzu dodajemy jogurt naturalny 2%.
- Udziec z indyka (obtoczony w ulubionych ziołach i przyprawach), upieczony w piekarniku. Podany z pieczonymi batatami. Do tego surówka z kiszonej kapusty, jabłka i marchewki.
Podwieczorek
- Marchew, pietruszka, cukinia upieczone w piekarniku. Można zjeść na ciepło lub zimno.
- Smoothie lub koktajl warzywno-owocowy – szpinak, natka pietruszki, gruszka i lekko dojrzały banan, szklanka mleka 2%. Składniki blendujemy dodajemy nasiona babki płesznik, porządnie mieszamy.
- Uwaga! Smoothie z owocami cukrzycy spożywają maksymalnie do godziny 16.
Kolacja
- Pieczywo żytnie pełnoziarniste z chudą wędliną kurczak/indyk. Rzodkiewki i ogórek starty na grubej tarce, do tego sałata rukola/roszponka. Polane jogurtem naturalnym z dodatkiem świeżego czosnku.
- Jajecznica ze szczypiorkiem, papryką i pomidorem. Podana na miksie sałat. Do tego pieczywo gryczane.
Przy hiperglikemii, do uzyskania wyrównania metabolicznego, poza farmakoterapią, niezbędne jest prawidłowe żywienie, ma ono istotne znaczenie w prewencji i leczeniu przewlekłych powikłań cukrzycy a co za tym idzie korzystnie wpływa na ogólny stan zdrowia.
Źródła:
- NIZP „Cukrzyca typu 2”
- Dietoterapia, D.Włodarek, L.Kozłowska, „Cukrzyca” str 311-322, Wydawnictwo PZWL, Wydanie I – 3 dodruk, Warszawa 2015
- Zalecenie kliniczne dotyczące postępowania u chorych na cukrzycę 2023. Stanowisko Polskiego Towarzystwa Diabetologicznego.

