Spis treści
- Dyspepsja (niestrawność)
- Infekcja Helicobacter pylori
- Choroba wrzodowa dwunastnicy i/lub żołądka
- Leczenie zakażenia Helicobacter pylori – eradykacja
Dyspepsja (niestrawność)
Termin dyspepsja pochodzi z języka greckiego i oznacza „złe trawienie” (dys – złe, peptin – trawienie), często określany jest również jako niestrawność. Z medycznego punktu widzenia jest to zespół objawów klinicznych, które manifestują się dyskomfortem w środkowej części nadbrzusza, uczuciem pełności, czasem bólu. Aby rozpoznać dyspepsję, pacjent musi odczuwać objawy przez co najmniej 4 tygodnie.
Dyspepsja (niestrawność) jest bardzo częstym objawem, ocenia się, że występuje u 15-25% populacji, a wiele osób w ogóle nie zgłasza się z tym problemem do lekarza.
Podstawowe symptomy dyspepsji to:
- dyskomfort i/lub ból w nadbrzuszu,
- uczucie poposiłkowej sytości,
- odbijania, brak łaknienia, zgaga,
- nudności, wymioty.
Dyspepsja może być spowodowana przyczynami organicznymi – czyli obecnością procesu chorobowego w przewodzie pokarmowym lub chorobą układową czy metaboliczną. Najczęstszą przyczyną dyspepsji spowodowanej przyczynami organicznymi jest choroba wrzodowa żołądka i dwunastnicy, odpowiada za 15-25% przypadków tego schorzenia. W dalszej kolejności za dyspepsję odpowiada refluks żołądkowo-przełykowy lub dwunastniczo-żołądkowy. Rzadszymi przyczynami są rak żołądka i przełyku, choroby trzustki, hiperkalcemia.
Inną postacią dyspepsji jest dyspepsja czynnościowa, w której objawy nie są spowodowane przyczynami organicznymi. Jest to najczęstsza postać tego schorzenia, 60% przypadków dyspepsji to postać czynnościowa. Uważa się, że za jej występowanie odpowiadają zaburzenia motoryki przewodu pokarmowego, zaburzenia wydzielania kwasu solnego oraz indywidualny próg bólu czucia trzewnego.
Rozpoznanie dyspepsji wymaga wykluczenia choroby wrzodowej i infekcji Helicobacter pylori. W tym celu u osób do 45 r.ż. oraz bez objawów alarmowych przeprowadza się diagnostykę nieinwazyjną – wykrywanie w kale antygenu Helicobacter pylori. U pozostałych pacjentów należy wykonać badanie endoskopowe.
Ważną częścią postępowania diagnostycznego jest wywiad lekarski oceniający:
- nasilenie objawów (łagodne, umiarkowane, ostre),
- czas trwania.
Infekcja Helicobacter pylori
Zakażenie bakterią Helicobacter pylori jest kluczowym czynnikiem ryzyka choroby wrzodowej. Należy jednak podkreślić, że leczenia wymaga nie więcej niż 20% osób zakażonych. W Polsce aż 70% populacji jest nosicielem H.pylori, na świecie ok. 50%.
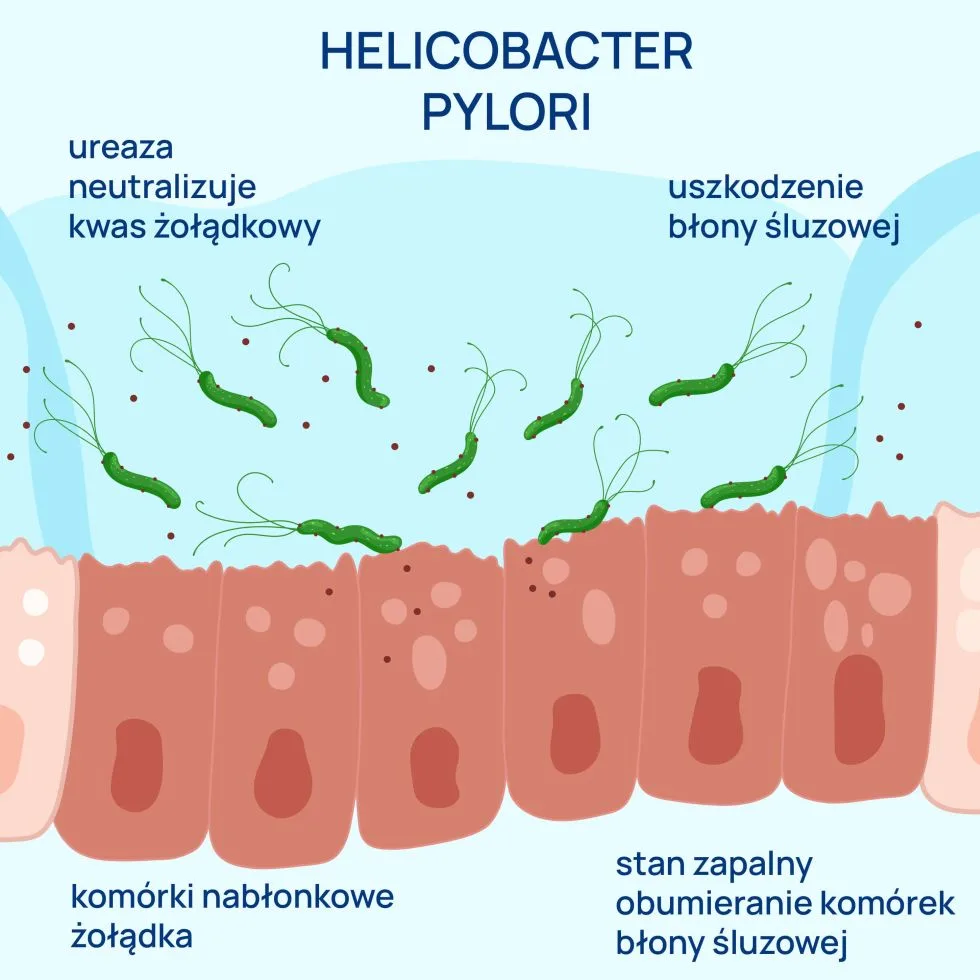
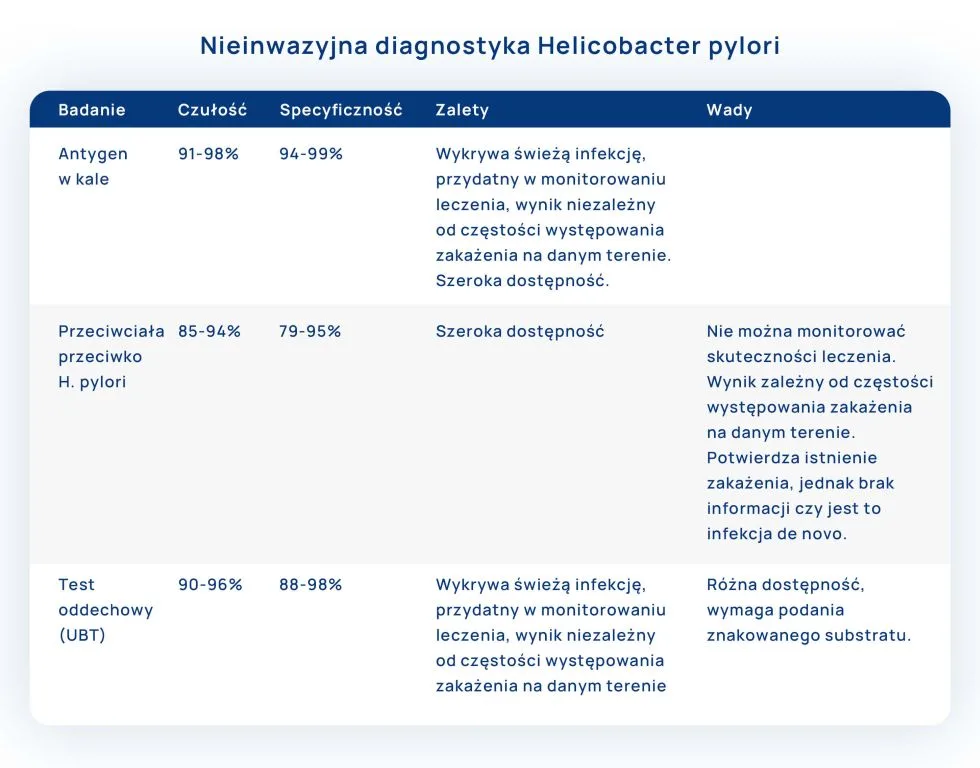
Infekcja Helicobacter pylori musi być potwierdzona badaniami diagnostycznymi. Zasadą jest, iż u pacjentów powyżej 45 r.ż. oraz u osób z objawami alarmowymi wykonuje się gastroskopię wraz z testem Helicobacter pylori. U pozostałych pacjentów można wykonać antygen w kale lub oddechowy test mocznikowy (UBT). Wykonanie badania wykrywającego antygen w kale pozwala na wykrycie świeżej infekcji. Badanie wykonuje się z próbki kału, jest przydatny nie tylko w diagnostyce infekcji, ale również w monitorowaniu skuteczności leczenia. W tym celu zaleca się jego wykonanie co najmniej po 4 tygodniach od zakończenia eradykacji, w ciągu 8-12 tygodniu.

Oddechowy test mocznikowy, test UBT, to badanie polegające na wykrywaniu aktywności ureazy u pacjentów, którzy uprzednio spożyli znakowany izotopem węgla (nieradioaktywnym C13, lub radioaktywnym C14) mocznik. Jeśli pacjent jest zainfekowany bakterią Helicobacter pylori, która produkuje ureazę, mocznik przetwarzany jest do znakowanego dwutlenku węgla, którego zawartość jest mierzona w wydychanym powietrzu. Należy pamiętać, iż użycie radioaktywnego izotopu węgla nie może mieć miejsca u kobiet ciężarnych oraz u dzieci.
Rekomendacje mówią także o wykonywaniu badań serologicznych, czyli przeciwciał przeciwko Helicobacter pylori w klasie IgG. Przeciwciała pojawiają się po ok. 3-4 tygodniach od zakażenia, jednak utrzymują się długo, nawet po zakończeniu leczenia eradykacyjnego. Z tego powodu badanie ma ograniczoną wartość w rozpoznawaniu świeżej infekcji, a biorąc pod uwagę fakt, iż w Polsce aż 70% populacji może być zakażona, nie powinno być w tym celu stosowane. Ponadto test nie jest rekomendowany do oceny skuteczności leczenia.
Wykrycie świeżej infekcji Helicobacter pylori nie stanowi jeszcze wskazania do jej leczenia, czyli do eradykacji.
Wskazaniami do wyeliminowania Helicobacter pylori są:
- wrzody żołądka i dwunastnicy – czynne lub występujące w wywiadzie, w przeszłości,
- nowotwory – chłoniak żołądka typu MALT, stan po resekcji żołądka z powodu nowotworu, występowanie raka żołądka w rodzinie,
- nasilone zmiany zapalne błony śluzowej żołądka z aftami.
Choroba wrzodowa dwunastnicy i/lub żołądka
Choroba wrzodowa dwunastnicy i/lub żołądka rozpoznawana jest w badaniu gastroskopowym, warunkiem jej wystąpienia jest stwierdzenie nadżerek w endoskopii.
Choroba wrzodowa jest przewlekła, przebiega z okresami zaostrzeń i remisji. Pacjenci najczęściej skarżą się na ból w nadbrzuszu, często jest to ból palący. W przypadku wrzodów żołądka ból pojawia się zwykle po 1-3 godzin po posiłku, natomiast wrzody dwunastnicy charakteryzują się tzw. bólami głodowymi, występującymi na czczo, zwykle wcześnie rano. Bóle ustępują nawet po niewielkim posiłku.
Rozpoznanie wrzodu żołądka w badaniu gastroskopowym wymaga badania kontrolnego po 4-6 tygodniach. Jego celem jest ocena skuteczności leczenia, gojenia się zmian wrzodowych oraz pobranie wycinka do badania histopatologicznego.
Leczenie choroby wrzodowej polega na wyeliminowaniu czynnika sprawczego, czyli bakterii Helicobacter pylori. Istotną częścią postępowania leczniczego jest również terapia niefarmakologiczna, polegająca na unikaniu przez chorych czynników ryzyka takich jak:
- palenie tytoniu, picie kawy i alkoholu,
- zażywanie NLPZ – niesteroidowych leków przeciwzapalnych.
Ponadto pacjent powinien spożywać posiłki lekkostrawne, gotowane na parze, przecierane lub zmiksowane. Powinno się unikać potraw smażonych, pieczonych, grillowanych oraz surowych warzyw i owoców.
Leczenie zakażenia Helicobacter pylori – eradykacja
Leczenie polega na terapii trójlekowej, opartej na amoksycylinie i metronidazolu. Trzecim lekiem jest inhibitor pompy protonowej – IPP. Może to by omeprazol, lanzoprazol, pantoprazol, esomeprazol czy rabeprazol.
Innych schematem leczenia jest terapia poczwórna oparta na tetracyklinie, metronidazolu i bizmucie. W tym schemacie również stosuje się inhibitory pompy protonowej – IPP.
Czasem stosuje się również terapię sekwencyjną, opartą na stosowaniu amoksycyliny w ciągu 1-5 dni, a od 6-12 dnia klarytromycyny z metronidazolem lub tynidazolem. Może być również terapia poczwórna bez bizmutu. Najbardziej optymalny schemat leczenia dobiera lekarz.
Piśmiennictwo
- Zasady postępowania w dyspepsji,chorobie wrzodowej i infekcji Helicobacter pylori. Wytyczne Kolegium Lekarzy Rodzinnych w Polsce oraz European Society for Primary Care Gastroenterology (ESPCG). Wytyczne zalecane przez Konsultanta Krajowego w dziedzinie medycyny rodzinnej. Medycyna Praktyczna. Kraków 2016.