Spis treści
- Podstawowe badania laboratoryjne u pacjentów z nadciśnieniem tętniczym
- Markery sercowe – wskaźniki niewydolności serca i uszkodzenia mięśnia sercowego
- Markery uszkodzenia nerek
- Markery genetyczne
- Badania laboratoryjne we wtórnych postaciach nadciśnienia tętniczego
- EKG i echokardiografia
- USG nerek
W roku 2023 Europejskie Towarzystwo Nadciśnienia Tętniczego wydało zaktualizowane zalecenia odnoszące się do pacjentów z nadciśnieniem tętniczym. Rekomendacje dotyczą wykrywania, leczenia i postępowania z pacjentami chorymi na nadciśnienie tętnicze. Artykuł jest trzecią częścią omawiającą ten dokument. Część pierwsza poświęcona jest informacjom na temat tego, czym jest nadciśnienie i jak je prawidłowo mierzyć (to jest niezwykle istotna sprawa), część druga to wpływ stylu życia na nasze ciśnienie.
Podstawowe badania laboratoryjne u pacjentów z nadciśnieniem tętniczym
Odpowiedź na pytanie, dlaczego należy wykonywać badania laboratoryjne u pacjentów z nadciśnieniem tętniczym, czego w nich poszukujemy i jakie to są badania znajdziesz w artykule poświęconym temu tematowi.
Tekst wyszczególnia następujące badania: morfologia, profil lipidowy, oznaczenie poziomu glukozy oraz hemoglobiny glikowanej, oznaczenie sodu i potasu we krwi, oznaczenie kwasu moczowego we krwi, stężenie kreatyniny w surowicy z oceną przesączania kłębuszkowego, TSH, aktywność aminotransferaz wątrobowych, badanie ogólne moczu z oceną wydalania albumin.
Do omówionych już badań tekst rekomendacji dołącza badanie gospodarki wapniowej. Wapń jest pierwiastkiem wpływającym na skurcz mięśni gładkich i prawidłowe przewodzenie bodźców w mięśniu sercowym. Stężenie jonów wapnia w przestrzeni wewnątrzkomórkowej wpływa na rozszerzanie lub zwężenie światła naczyń krwionośnych, opór obwodowy i, w konsekwencji, wartość ciśnienia tętniczego. Inny mechanizm wpływu wapnia na wartość ciśnienia tętniczego to oddziaływanie na hormony: PTH, kalcytoninę, układ renina-angiotnsyna-aldosteron oraz witaminę D. Zaburzenia gospodarki wapniowej (zarówno hiperkalemia jak i hipokalemia) spotykane są we wtórnych, genetycznie uwarunkowanych postaciach nadciśnienia tętniczego.
Innym badaniem rekomendowanym u pacjentów z nadciśnieniem tętniczym jest oznaczenie poziomu lipoproteiny A. Badanie powinno być wykonane u każdego pacjenta przynajmniej raz w życiu. Podwyższony poziom tego markera jest czynnikiem ryzyka chorób sercowo-naczyniowych, nawet jeśli stężenie LDL jest niskie.
Markery sercowe – wskaźniki niewydolności serca i uszkodzenia mięśnia sercowego
Do markerów sercowych pozwalających na wykrycie pacjentów w podwyższonym ryzykiem chorób sercowo-naczyniowych należą:
- NT-proBNP – marker wskazujący na istnienie niewydolności serca, bez konieczności wykonywania badania ECHO. NT-proBNP jest obecnie badaniem, które może być zlecone przez lekarza rodzinnego, pacjentom, którzy mają wskazanie do jego wykonania;
- troponiny o wysokiej czułości, które są markerami o tzw. ujemnej wartości predykcyjnej, czyli służą do wykluczenia choroby. Dlatego są wykorzystywane na oddziałach szpitalnych do wykluczenia np. zawału serca. Jednak troponiny wskazują również na uszkodzenie mięśnia sercowego z innych niż zawał, przyczyn. Ich podwyższone stężenie jest sygnałem wzrostu ryzyka sercowo-naczyniowego, a w odróżnieniu od stanów ostrych, dynamika wzrostu stężenia troponin jest niższa.
Markery uszkodzenia nerek
Nadciśnienie tętnicze jest stanem, który może uszkadzać różne narządy ludzkiego organizmu, w tym nerki. Dlatego monitorowanie funkcji nerek jest istotnym elementem diagnostyki i prowadzenia pacjenta z nadciśnieniem tętniczym. Powszechnie stosuje się – wymienione wyżej – oznaczenia kreatyniny, wyliczenie wskaźnika eGFR (szacunkowy wskaźnik filtracji kłębuszkowej).
Dokument omawia dodatkowy wskaźnik – cystatynę C. Cystatyna jest białkiem filtrowanym przez nerki, podlegającym reabsorpcji i katabolizmowi w kanalikach bliższych, przez co nie wydala się z moczem. Poziom cystatyny C w mniejszym – niż kreatynina – stopniu zależy od płci, wieku, składu ciała i stanu odżywienia, dlatego może być dokładniejszą miarą funkcji nerek niż kreatynina i wyliczony wskaźnik eGFR. Może być również używana do identyfikacji pacjentów z wczesnymi zaburzeniami czynności nerek, gdy kreatynina jest jeszcze w górnym zakresie wartości referencyjnych. Dzięki temu, że cystatyna C wychwytuje wcześniejsze zmiany, może być czułym wskaźnikiem progresji do przewlekłej choroby nerek. Autorzy rekomendacji wskazują jednak, iż zastosowanie tego parametru nie jest powszechne i wymaga dalszych badań.
Zmiany funkcji nerek można obecnie wykryć przy pomocy badań laboratoryjnych. Jednak uszkodzenie miąższu nerek, jego zwłóknienie może być zdiagnozowane wyłącznie na podstawie badań inwazyjnych (biopsja). Dlatego prowadzone są prace nad biomarkerami, które w sposób nieinwazyjny dadzą obraz uszkodzenia kanalików nerkowych oraz ryzyko wystąpienia przewlekłej choroby nerek.
Obecnie dostępne markery można podzielić na dwie grupy. Takie, które odzwierciedlają uszkodzenie komórek kanalików nerkowych i takie, które wskazują na ich dysfunkcję. Do pierwszej grupy należy KIM-1 (Kidney Injury Molecule-1), białko wykrywane w moczu pacjentów z ATN (acute tubular necrosis – ostra martwica kanalików nerkowych), służące jako użyteczny biomarker uszkodzenia kanalików bliższych nerek. Ułatwia wczesne rozpoznanie choroby oraz rożnicowanie z innymi stanami chorobowymi.
Do drugiej grupy badań należą uromodulina i α1-mikroglibulina. Dzięki nim można monitorować odpowiedź na leczenia u pacjentów z przewlekłą chorobą nerek, a w przypadku nadciśnienia tętniczego do różnicowania uszkodzenia nerek i hemodynamicznych przyczyn spadku eGFR.
Markery genetyczne
Monogenowe postaci nadciśnienia tętniczego, które są następstwem mutacji w jednym genie, należą do wtórnych postaci tej choroby i nie występują często. Należą do nich np. hiperaldosteronizm rodzinny, zespół Liddle’a, zespół Gordona.
Wystąpienie nadciśnienia tętniczego spowodowanego ryzykiem wielogenowym oraz korzyści kliniczne i możliwości zastosowania informacji o takim ryzyku są nadal przedmiotem badań i wymagają dalszego wyjaśnienia.
Niezaprzeczalnym faktem jest, iż dodatni wywiad rodzinny (występowanie nadciśnienia tętniczego krewnych) jest często spotykany u pacjentów z tą chorobą. Szacunki dotyczące odziedziczalności nadciśnienia wahają się od 35 do 50%. Na dzisiaj jednak markery genetyczne w pierwotnym nadciśnieniu nie mają znaczenia.
Badania laboratoryjne we wtórnych postaciach nadciśnienia tętniczego
Badania laboratoryjne w nadciśnieniu tętniczym wtórnym są wykonywane w celu wykrycia przyczyny choroby i właściwego leczenia.
Jedną z częstszych przyczyny nadciśnienia tętniczego wtórnego (6-20%) jest hiperaldosteronizm. Badaniem mającym zastosowanie w diagnostyce początkowej jest wskaźnik aldosteron/renina. Inną przyczyną może być zespół Cushinga, gdzie rekomendacje zalecają badanie profilu dobowego kortyzolu w ślinie (ze szczególnym zwróceniem uwagi na pomiar późno-nocny). Można również wykonać oznaczenie wolnego kortyzolu w dobowej zbiórce moczu.
Inną przyczyną nadciśnienia tętniczego wtórnego może być pheochromocytoma (guz chromochłonny), gdzie w diagnostyce wykorzystuje się badanie poziomu metanefryny we krwi lub w moczu.
EKG i echokardiografia
Elektrokardiogram stanowi część rutynowych badań diagnostycznych u pacjentów z nadciśnieniem tętniczym. Dzięki temu prostemu badaniu można wykryć przerost mięśnia lewej komory serca (LVH), który jest typowym powikłaniem nadciśnienia, a ryzyko jego wystąpienia rośnie, jeśli nadciśnienie jest długotrwałe. Najważniejszym objawem przerostu lewej komory w EKG jest obniżenie odcinka ST-T w odprowadzeniach bocznych. Specyficzność tego testu dla rozpoznania LVH jest wysoka (wynosi ok. 97%), natomiast czułość badania niestety niska i wynosi ok. 40-50% dla osób po 50 r.ż., a u młodych pacjentów jest jeszcze niższa. Dlatego w rozpoznawaniu LVH preferowana jest echokardiografia, jeśli jest dostępna.
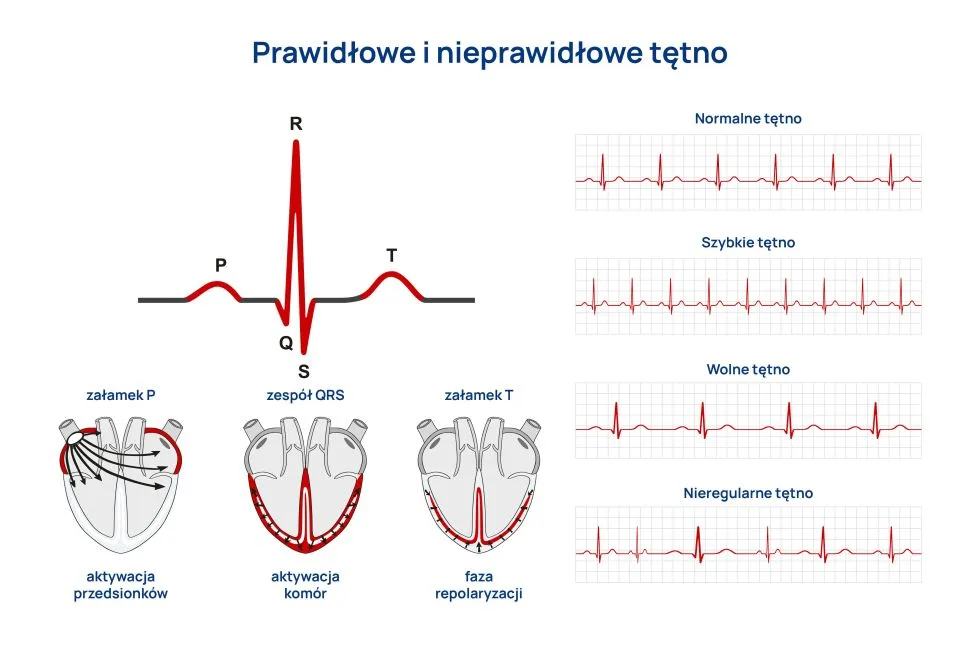
EKG jest badaniem powszechnie stosowanym i wartościowym, rozpoznanie przerostu LK w EKG jest silnym czynnikiem predykcyjnym wystąpienia zaburzeń rytmu, zawału mięśnia sercowego, udaru mózgu. Ponadto EKG dostarcza informacji o częstotliwości akcji serca, przewodzeniu przedsionkowo-komorowym oraz przebiegu fazy repolaryzacji (gdy komórki mięśnia sercowego wracają do swojego potencjału spoczynkowego, przed kolejną fazą aktywacji i skurczu).
USG nerek
Badania laboratoryjne nerek dostarczają informacji o zaburzeniach ich funkcji. Natomiast dzięki USG nerek można uzyskać informację o wielkości narządu, jego budowie, strukturze, obecności kamieni nerkowych. USG nerek jest także nieinwazyjną metodą wykrywania zwężenia tętnic nerkowych.
Piśmiennictwo
- 2023 ESH Guidelines for the management of arterial hypertension. The Task Force for the management of arterial hypertension of the European Society of Hypertension; Journal of Hypertension 2023, 41:000–000
- https://www.termedia.pl/nadcisnienietetnicze/Antagonisci-wapnia-w-leczeniu-nadcisnienia-tetniczego-jak-zmniejszyc-ryzyko-dzialan-niepozadanych-,46964.html
- Han WK, Bailly V, Abichandani R, Thadhani R, Bonventre JV. Kidney Injury Molecule-1 (KIM-1): a novel biomarker for human renal proximal tubule injury. Kidney Int. 2002 Jul;62(1):237-44. doi: 10.1046/j.1523-1755.2002.00433.x. PMID: 12081583.

