Cukrzyca to choroba cywilizacyjna, rozwijająca się podstępnie przez wiele lat. Poprzedzona jest stanem przedcukrzycowym, do którego z kolei może prowadzić nieleczona insulinooporność. Jakie badania pozwalają na wczesne wykrycie potencjalnych nieprawidłowości?
Jakie mogą być objawy insulinooporności?
Insulinooporność może przebiegać bezobjawowo, a jej symptomy – jeśli występują – mogą być bardzo niespecyficzne. Niepokój powinny wzbudzić:
- uczucie senności po posiłku, nawet jeśli jest on niewielki
- poczucie, że zjedlibyśmy „coś słodkiego”
- przyrost masy ciała, trudności w schudnięciu – czasem pacjenci mówią, że „tyją nawet po zjedzeniu listka sałaty”
- rozdrażnienie, problemy z pamięcią, obniżony nastrój
- ciągłe zmęczenie
- poczucie zimna
- bóle głowy, bóle stawów
- zmiany na skórze o typie acanthosis nigricans (rogowacenia ciemnego) – brązowe przebarwienia w okolicach kolan, łokci oraz szyi
Czym jest insulinooporność i jak powstaje?
Glukoza i insulina to w założeniu związek idealny. Glukoza to bardzo ważne źródło energii dla komórek. Jednak może być przez nie wykorzystana tylko wówczas, gdy wpuści ją tam insulina. W praktyce wygląda to tak, iż insulina jest kluczykiem otwierającym drzwi glukozie. Jeśli tego klucza nie ma, czyli jest za mało insuliny, glukoza pozostaje we krwi. Wydzielanie insuliny jest automatyczne, dostosowuje się do aktualnego poziomu glukozy po każdym posiłku, dlatego np. w nocy i między posiłkami jej stężenie jest niewielkie.
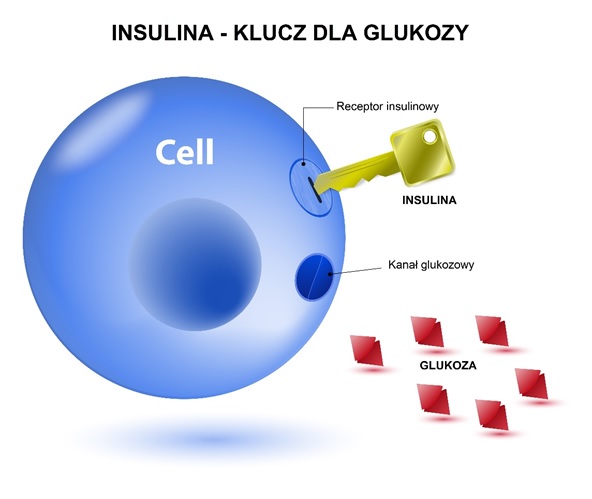
Jednak nawet w związku idealnym czasem się coś psuje. Dotychczas dobrze pracujące mechanizmy mogą się zacinać. Wyobraźmy sobie sytuację, gdy klucz przestaje działać i drzwi dla glukozy pozostają zamknięte. Skutkiem tego może być za wysoki poziom cukru we krwi, z czym organizm chce sobie poradzić. Zaczyna produkować i wydzielać więcej insuliny, w nadziei, iż pozwoli to komórkom na przyjęcie glukozy. Efektem tych działań zaradczych jest z kolei za wysoki poziom insuliny we krwi. Powstaje klasyczne błędne koło, gdzie zarówno glukozy, jak i insuliny jest za dużo. Wówczas organizm włącza następny mechanizm obronny – zmniejsza wrażliwość komórek na działanie insuliny i powstaje insulinooporność.
Problemem diagnostycznym na tym etapie jest fakt, iż stężenia glukozy i insuliny mogą być za wysokie tylko po posiłku, natomiast na czczo bywają prawidłowe. Dlatego dobrym narzędziem diagnostycznym w tej sytuacji jest badanie krzywej cukrowej i insulinowej.
Pakiet krzywa cukrowa i insulinowa w ALAB laboratoria – sprawdź szczegóły!
Krzywa cukrowa i insulinowa – wskazania. Po co ją robić?
Wskazaniem do wykonania krzywej cukrowej (OGTT) – testu tolerancji glukozy – jest tzw. nieprawidłowa glikemia na czczo. Mówimy o niej, gdy stężenie glukozy wynosi 100-125 mg/dl. Taka diagnostyka pomaga w zdefiniowaniu problemu oraz dalszego postępowania. W praktyce jednak warto wykonywać krzywą cukrową razem z krzywą insulinową wówczas, gdy podejrzewamy insulinooporność lub stan przedcukrzycowy. Praktyka wskazuje bowiem, że wiele stanów – np. hiperisnulinizm, czy hipoglikemia reaktywna – może być wykrytych tylko, jeśli wykonamy badania poziomu glukozy i insuliny po obciążeniu.

Poniżej podajemy praktyczne przykłady zapożyczone z webinarium „Insulinooporność okiem diabetologa”, które dla naszych odbiorców przeprowadziła dr n.med. Anna Jeznach-Steinhagen.
Przypadek 1
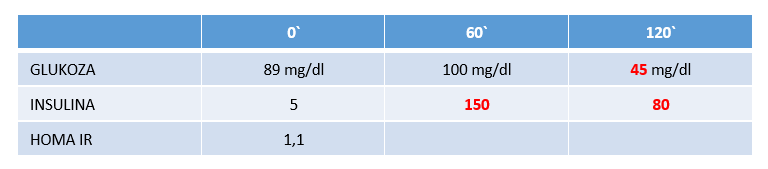
Badania glukozy i insuliny na czczo (pomiar 0`) wskazują wartości prawidłowe, również wyliczenie wskaźnika HOMA IR nie wskazuje na problemy z gospodarką węglowodanową. Badanie wykonane w 60 minucie po obciążeniu 75 g glukozy wskazuje na prawidłowe stężenie glukozy, jednak poziom insuliny jest zdecydowanie za wysoki. Z tego powodu w 120 minucie testu stężenie glukozy jest niskie, a insulina nadal pozostaje na wysokim poziomie. U tego pacjenta występuje hiperisnulinemia oraz hipoglikemia reaktywna.
Przypadek 2
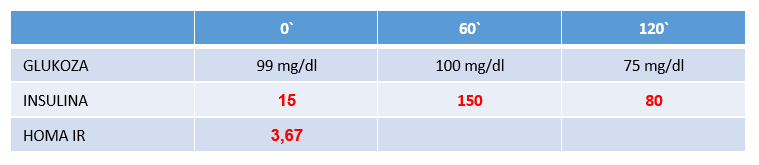
Krzywa glukozowa wykazuje wartości prawidłowe, zarówno na czczo, jak i w 60 i 120 minucie obciążenia. Natomiast pomiar stężenia insuliny oraz wyliczony wskaźnik HOMA IR daje podstawy do wskazania, iż u tego pacjenta występuje insulinooporność oraz hiperinsulinemia.
Więcej przykładów do obejrzenia w webinarium, jednak już te dwa przypadki pokazują, iż warto poszerzać diagnostykę, zwłaszcza jeśli u chorego występują objawy zaburzeń gospodarki węglowodanowej.
Krzywa cukrowa i insulinowa – jak się przygotować?
Badanie krzywej cukrowej i insulinowej jest dla wielu osób badaniem nieprzyjemnym, dlatego warto dobrze się do niego przygotować, aby nie trzeba go było powtarzać i aby wyniki mogły być podstawą do wyciągania prawidłowych wniosków. Przygotowanie pacjenta oraz jego zachowanie w trakcie testu jest tutaj kluczowe.
- Kilka dni przed wykonaniem testu stosujemy standardową dla nas dietę, zawierającą wszystkie składniki pokarmowe, również węglowodany.
- Badanie wykonujemy na czczo – co najmniej 8-12 godzin od ostatniego posiłku. Z drugiej strony błędem jest nadmierne wydłużanie okresu na czczo ( powyżej 16 godzin), ponieważ wówczas nasza gospodarka węglowodanowa również ulega zaburzeniu.
- Dzień przed wykonaniem testu należy unikać wysiłku fizycznego, a jeśli jest on bardzo duży (np. przebiegnięcie maratonu) przerwa powinna być jeszcze dłuższa.
- Unikamy wykonywania OGTT w czasie infekcji wirusowych lub bakteryjnych oraz gdy przyjmujemy antybiotyki.
- Jeśli pacjent przyjmuje metforminę, należy skonsultować z lekarzem jej odstawienie przed badaniem (co najmniej 2 dni, optymalnie – 10-14 dni).
- Nie wykonujemy badania po nieprzespanej nocy, po nocnej pracy czy podróży.
- Badanie wykonujemy w godzinach porannych, ponieważ tolerancja glukozy zmniejsza się w godzinach popołudniowych i wieczornych.
- Przed podaniem glukozy sprawdzamy glikemię na czczo – można to zrobić glukometrem w dniu badania, lub badaniem z krwi żylnej, które zostało wykonane nie wcześniej niż 30 dni przed badaniem. Test musi być wykonany, ponieważ dla osób z podwyższonym poziomem glukozy podanie dodatkowej dawki może być niebezpieczne.
- W czasie wykonywania testu należy unikać wysiłku fizycznego, spacerów, zakupów czy załatwiania spraw urzędowych. Każdy wysiłek fizyczny oraz dodatkowy stres może zafałszować wyniki badania. Nie wolno również spożywać posiłków, palić papierosów, pić kawy, herbaty, soków oraz nadmiernych ilości wody. W czasie badania można wypić kilka łyków wody.
Insulinooporność – jakie inne badania warto rozważyć?
Insulinooporność to przedpole cukrzycy, dlatego u takiego pacjenta warto wykonać również inne badania laboratoryjne, zwłaszcza jeśli BMI>25 i/lub obwód talii u kobiety jest większy niż 80 cm, u mężczyzny 94 cm.
Badaniem, które powinno być wykonane w takim przypadku jest lipidogram (stosunek TG/HDL>3 jest niekorzystnym prognostycznie czynnikiem insulinooporności). Obserwuje się również podwyższone stężenie kwasu moczowego w surowicy oraz homocysteiny. Warto również sprawdzić funkcje wątroby, ponieważ w trakcie rozwoju insulinooporności dochodzi do rozwoju niealkoholowego stłuszczenia wątroby. Rekomendowana jest też kontrola poziomu witaminy D oraz witaminy B12.