Spis treści
- Stwardnienie rozsiane – co to za choroba?
- Jakie objawy wskazują na stwardnienie rozsiane?
- Bardzo wczesne objawy stwardnienia rozsianego – czy istnieją?
- Jak rozpoznawane jest stwardnienie rozsiane?
- Czy są dostępne skuteczne metody leczenia stwardnienia rozsianego?
- Jakie jest rokowanie przy stwardnieniu rozsianym?
Stwardnienie rozsiane to przewlekła choroba neurodegeneracyjna, której rozpoznanie całkowicie zmienia życie chorych i ich rodzin. Przerażająco brzmiąca diagnoza nie jest jednak wyrokiem wobec rosnących możliwości co do leczenia i monitorowania choroby. Czym tak naprawdę jest stwardnienie rozsiane? Jakie są typowe objawy choroby? A może istnieją bardzo wczesne objawy pozwalające na szybsze postawienie rozpoznania? Jak diagnozuje i leczy się tę chorobę? Jakie jest rokowanie co do długości i jakości życia? Odpowiedzi znajdziesz w poniższym artykule.
Stwardnienie rozsiane – co to za choroba?
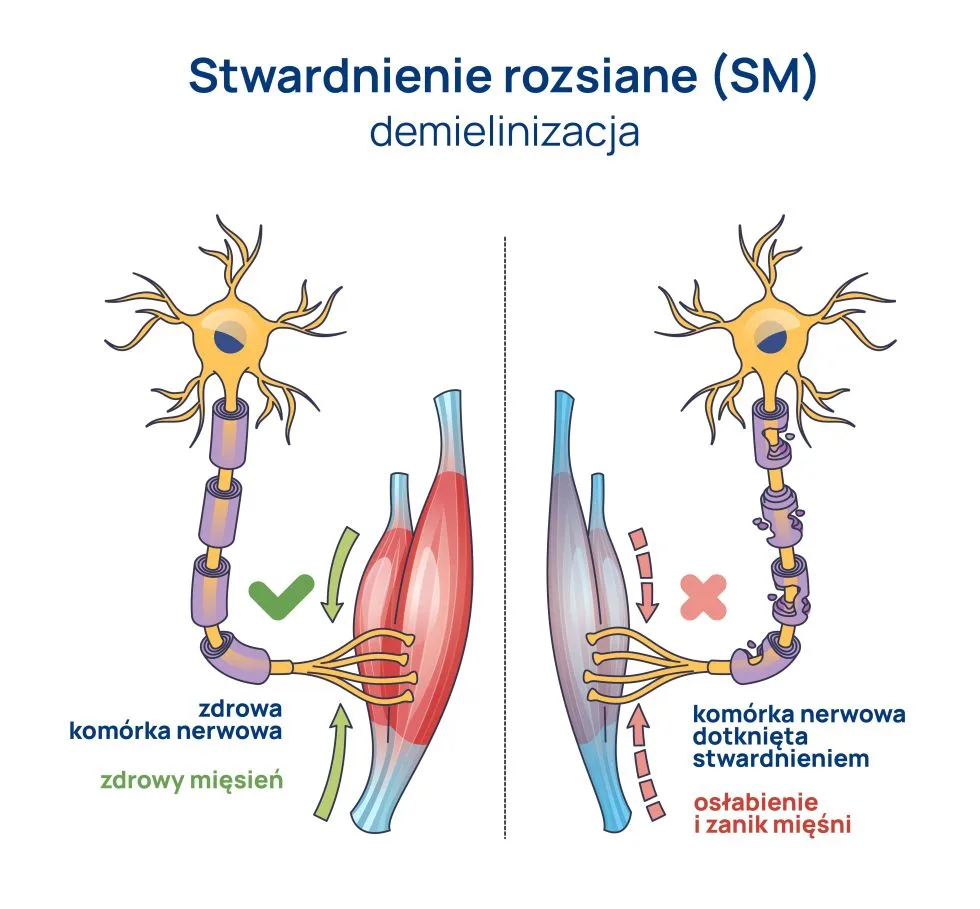
Stwardnienie rozsiane (sclerosis multiplex) to autoimmunologiczna choroba zapalna, w przebiegu której organizm rozpoznaje jako obce i zaczyna niszczyć mielinowe aksony (czyli „przewody elektryczne z izolacją”) w ośrodkowym układzie nerwowym, co prowadzi do postępującej utraty poszczególnych funkcji mózgu. Często stwierdza się, że przyczyna stwardnienia rozsianego jest nieznana; nie jest to jednak do końca prawda, gdyż przybywa doniesień literaturowych wskazujących na to, że zakażenie wirusem EBV, mała ekspozycja na światło słoneczne, palenie tytoniu i przewlekły niedobór witaminy D, w połączeniu z podłożem genetycznym u danej osoby (głównie obecność mutacji HLA-DRB1*15) odgrywają główną rolę w ścieżce przyczynowej prowadzącej do rozwoju choroby. Średni wiek zachorowania wynosi od 20 do 40 lat, choć choroba może ujawnić się w każdym wieku. Prawie 10% przypadków diagnozuje się przed 18. rokiem życia, a większość pacjentów stanowią kobiety. Choroba może przebiegać jako tzw. postać pierwotnie postępująca, rzutowo-remisyjna lub wtórnie postępująca, która zwykle rozwija się od 10 do 15 lat po ujawnieniu się postaci rzutowo-remisyjnej.
Jakie objawy wskazują na stwardnienie rozsiane?
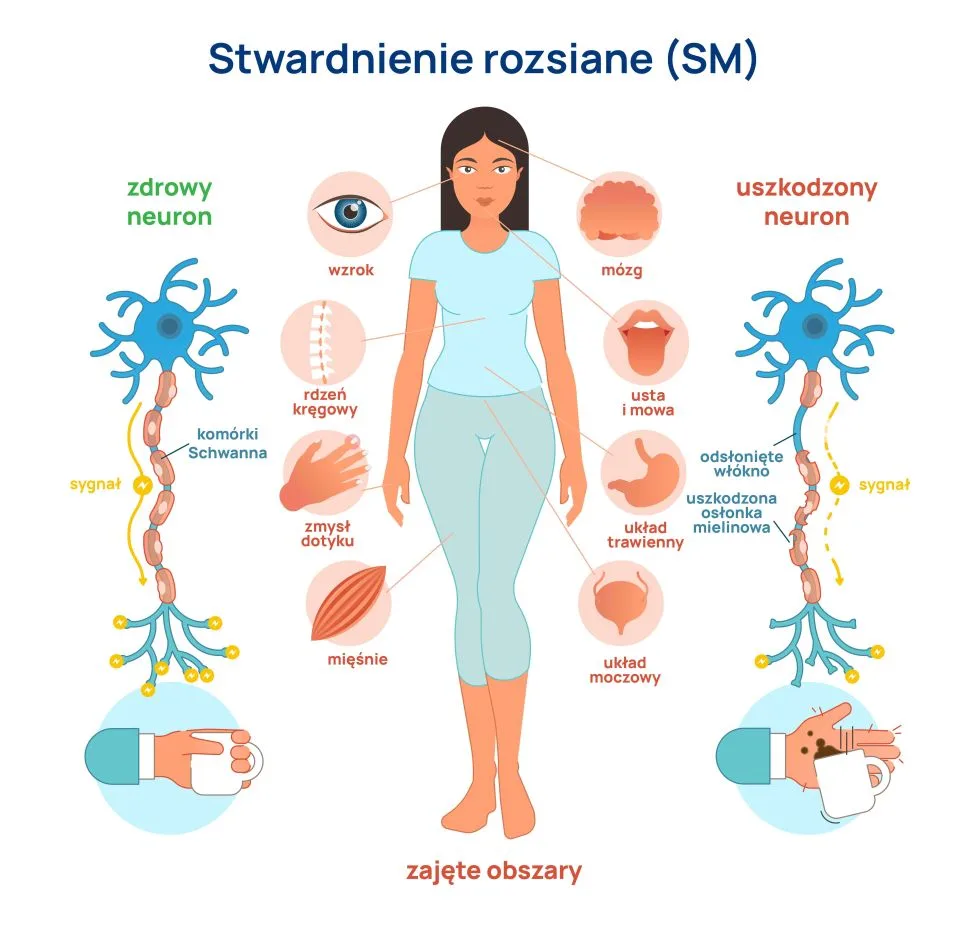
Najczęściej obserwowanymi objawami są zapalenie nerwu wzrokowego (chorzy skarżą się wtedy m/in. na bóle gałki ocznej, podwójne widzenie, utratę kontrastu oraz zaburzenia widzenia kolorów), przewlekłe uczucie zmęczenia i osłabienia, bolesne skurcze mięśni (zwykle kończyn dolnych), zawroty głowy, problemy z koncentracją, silna labilność emocjonalna (naprzemienne okresy złości i euforii); u dużego odsetka pacjentów obserwuje się częste parcie na mocz niekiedy z mimowolnym jego oddawaniem. We wczesnym stadium powrót do zdrowia po zaostrzeniu wydaje się całkowity, jednak każdy epizod zostawia po sobie ślad w postaci zmniejszenia rezerwy czynnościowej mózgu. W przypadku postaci pierwotnie postępującej (5-15% chorych) dochodzi zazwyczaj do postępującej niepełnosprawności obejmującej jeden dominujący układ neuronowy (głównie porażenia spastyczne, ataksja czuciowa, móżdżkowa, upośledzenie funkcji poznawczych czy utrata wzroku). Znaleziska w badaniach obrazowych (MRI mózgu) jasno wskazują, że do subtelnego niszczenia struktur mózgu dochodzi na długo przed klinicznym ujawnieniem się choroby, co naturalnie zrodziło poniższe pytanie.
Bardzo wczesne objawy stwardnienia rozsianego – czy istnieją?
W ostatnich latach przybywa danych naukowych jasno wskazujących na istnienie prodromalnej fazy choroby, która może trwać nawet więcej niż 10 lat. Niedawno, na łamach jednego z najbardziej prestiżowych neurologicznych czasopism naukowych, opublikowano wyniki badania z udziałem ponad 100 000 osób i wykazano, że choroby i/lub objawy takie jak depresja, różnego rodzaju dysfunkcje seksualne (na tle organicznym, jak i psychologicznym), zaparcia, nawracające zapalenia dróg moczowych są istotnie powiązane z późniejszym rozpoznaniem stwardnienia rozsianego; nie oznacza to jednak, że pojedynczy z wymienionych czynników automatycznie równa się stwardnieniu, jednak im więcej czynników tym pilniejsza powinna być diagnostyka.
Jak rozpoznawane jest stwardnienie rozsiane?
Podejrzenie stwardnienia rozsianego wymaga szczegółowej analizy danych klinicznych (z wywiadu i badania przedmiotowego) oraz przeprowadzenia badań dodatkowych, głównie obrazowych (rezonans magnetyczny mózgu) oraz biochemicznych (analiza płynu mózgowo-rdzeniowego plus jego elektroforeza, czyli elektryczne rozdzielenie frakcji poszczególnych białek); dane są zbierane w całość i sprawdzane pod kątem spełniania tzw. kryteriów McDonalda, choć postęp wiedzy w ostatnich latach sprawia, że powyższe kryteria nie są wystarczające i niekiedy rozpoznanie jest stawiane na podstawie całości obrazu klinicznego. Z uwagi na częste zajęcie nerwu wzrokowego wymagana może być konsultacja okulistyczna, a nawracające zapalenia układu moczowego i/lub zaburzenia funkcji pęcherza skłaniają ku ocenie urologicznej.

Czy są dostępne skuteczne metody leczenia stwardnienia rozsianego?
Obecne możliwości terapii skupiają się na leczeniu ostrych epizodów, łagodzeniu objawów i zmniejszaniu biologicznej aktywności choroby, a leczenie jest rozpoczynane natychmiast po postawieniu rozpoznania. Dominujące pozostają tzw. leki modyfikujące przebieg choroby, wśród których dominują substancje takie jak fumaran dimetylu, interferon-beta, natalizumab i fingolimod. Celem „tu i teraz” jest minimalizacja uszkodzeń mózgu, a długoterminowym zapobieganie wtórnie postępującej postaci choroby. Dodatkowo wytyczne Amerykańskiej Akademii Neurologii wyraźnie podkreślają, że z uwagi na częste współistnienie depresji, zaburzeń lękowych i chorób sercowo-naczyniowych konieczne jest ich odpowiednie wyrównanie w celu optymalizacji leczenia stwardnienia rozsianego.
Jakie jest rokowanie przy stwardnieniu rozsianym?
Dane naukowe podają, że średnia długość życia jest o 7 lat krótsza, a śmiertelność prawie trzykrotnie wyższa wśród osób ze stwardnieniem rozsianym w porównaniu z populacją ogólną, jednak obserwuje się powolne, lecz systematyczne przesuwanie tej granicy na korzyść chorych. Stosowanie się do zaleceń, wyrównanie chorób współistniejących oraz dobra współpraca z lekarzem prowadzącym to główne elementy zwiększające szanse na życie o odpowiedniej długości i jakości.
Piśmiennictwo
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8841819/
- https://www.neurology.org/doi/10.1212/WNL.0000000000207981
- https://onlinelibrary.wiley.com/doi/10.1111/ene.13819
- https://www.neurology.org/doi/10.1212/WNL.0000000000005347
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9888604/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5537547/