Grypa jest ostrą chorobą zakaźną dróg oddechowych charakteryzującą się sezonowością występowania. Szczyt zachorowań w Polsce przypada na okres od stycznia do marca. Najbardziej skuteczną metodą zapobiegania grypie są szczepienia ochronne. Z artykułu dowiesz się, jak można odróżnić grypę od innych chorób układu oddechowego oraz jakie szczepionki obowiązują w sezonie 2024/2025.
Spis treści:
- Co wywołuje grypę?
- Sezon epidemicznych zachorowań na grypę
- Jak dochodzi do zakażenia grypą?
- Jakie są różnice w objawach chorobowych grypy, przeziębienia i COVID-19?
- Grypa – powikłania
- Jak rozpoznać zakażenie wirusem grypy?
- Grypa – leczenie
- Jak zabezpieczyć się przed grypą?
- Podsumowanie
Co wywołuje grypę?
Grypa jest ostrą chorobą zakaźną wywoływaną przez wirusy z rodziny Orthomyxoviridae. Istnieje kilka typów wirusa, z czego dwa: A i B są przyczyną epidemicznych zachorowań. Wirus A jest chorobotwórczy dla ludzi i zwierząt i charakteryzuje się dużą zmiennością antygenową białek powierzchniowych – hemaglutyniny (H) i neuraminidazy (N).
Grypę sezonową wywołują najczęściej wirusy podtypów H1N1 i H3N2 (w niektórych sezonach H1N2). Wirus B jest zakaźny wyłącznie dla ludzi, a objawy grypy przez niego wywołane są zazwyczaj łagodniejsze niż te powodowane przez wirusa A.
Sezon epidemicznych zachorowań na grypę
Przypadki grypy występują w Polsce przez cały rok, ale sezon epidemicznych zachorowań przypada na okres od września do końca marca.
W okresie od 01.01.2024 r. do 15.10.2024 r. w porównaniu do analogicznego okresu roku 2023 odnotowano w Polsce:
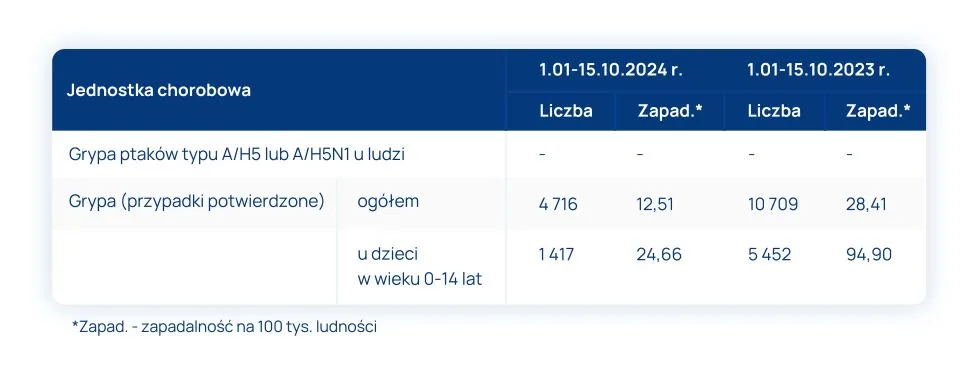
Przedstawione w tabeli nr 1 dane nie odzwierciedlają faktycznego poziomu zachorowań na grypę w Polsce. Zaniżenie liczby przypadków związane jest z odejściem od wcześniejszego sposobu nadzoru nad przypadkami zachorowań oraz szeroko dostępną możliwością zakupu testów przez indywidualnych pacjentów. SENTINEL (zintegrowany system epidemiologicznego i wirusologicznego nadzoru nad grypą), w którym Polska uczestniczyła od sezonu 2004/2005 do lipca 2023 r., opierał się na współpracy lekarzy medycyny rodzinnej, WSSE oraz Krajowego Ośrodka ds. Grypy w NIZP-PZH. Szczegółowe meldunki dotyczące zachorowań i podejrzenia zachorowań umieszczane były cotygodniowo na stronie NIZP-PZH. Obecnie informacja o grypie prezentowana przez Pracownię Monitorowania i Analizy Sytuacji Epidemiologicznej pojawia się raz na dwa tygodnie i obejmuje wyłącznie liczbę zgłoszonych przypadków potwierdzonych laboratoryjnie.
>> Przeczytaj też: Sezonowe zakażenia układu oddechowego – ostre zakażenia górnych dróg oddechowych
Jak dochodzi do zakażenia grypą?
Grypa jest chorobą wysoce zaraźliwą (jeden chory zaraża średnio 4 osoby z bliskiego otoczenia). Okres wylęgania objawów chorobowych jest krótki i wynosi zazwyczaj 1-2 dni.
Do infekcji dochodzi:
- drogą kropelkową podczas kasłania, wydmuchiwania nosa, mówienia,
- drogą powietrzną,
- poprzez kontakt bezpośredni (styczność z osobą zakażoną),
- poprzez kontakt pośredni poprzez dotykanie skażonych powierzchni.
Źródłem zakażenia są:
- dorosły na 1-2 dni przed pojawieniem się objawów,
- małe dziecko do 6 dni przed pojawieniem się objawów,
- chory dorosły do 5-7 dni po wystąpieniu objawów,
- chore dziecko przez okres powyżej 10 dni od wystąpieniu objawów,
- chory z ciężkim niedoborem odporności przez wiele tygodni lub miesięcy.
Jakie są różnice w objawach chorobowych grypy, przeziębienia i COVID-19?
Symptomy grypy często bywają mylone z zachorowaniem na COVID-19 i ze „zwykłym” przeziębieniem.
Przeziębienie – objawy
Przyczyną „zwykłego” przeziębienia może być ponad 200 różnych wirusów. Najczęściej za zakażenie odpowiadają rinowirusy (40-50% przypadków) i koronawirusy (10–15% przypadków). Objawy przeziębienia narastają stopniowo, a należą do nich:
Często:
- ból gardła,
- katar (kichanie).
Rzadziej:
- niewysoka gorączka,
- ból głowy,
- łagodny, mokry kaszel,
- łagodne bóle mięśniowe.
Covid-19 – objawy
COVID-19 jest chorobą wywoływana przez różne warianty koronawirusa SARS-CoV-2. W 2024 r. dominującym wariantem jest Omikron, który pojawia się w różnych nowych podwariantach (Kraken, Pirola, JN1, KP). Zakażenia wariantem Omikron przypomina w dużym stopniu przeziębienie, objawy nasilają się stopniowo. W przebiegu infekcji pojawiają się:
Często:
- ból gardła,
- ból głowy,
- zatkany nos,
- suchy kaszel,
- uczucie zmęczenia.
Mogą wystąpić również:
- bóle w dole pleców,
- dreszcze,
- gorączka,
- oszołomienie,
- ból oczu,
- ból mięśni,
- brak apetytu,
- ból w klatce piersiowej,
- powiększenie węzłów chłonnych.
Utrata węchu i smaku była objawem charakterystycznym dla wyjściowego wariantu wirusa SARS-CoV-2 oraz wariantu Delta i obecnie pojawia się rzadko.
>> Przeczytaj też:
- Przedłużający się kaszel: jakie badania laboratoryjne wykonać, by rozpocząć skuteczne leczenie
- Infekcje wirusowe i alergia w dobie COVID-19
- Słownik terminów covidowych
Grypa – objawy
Początek choroby jest gwałtowny. Charakterystycznymi objawami są:
Często:
- gorączka powyżej 38°C,
- dreszcze,
- suchy kaszel,
- bóle mięśni,
- bóle głowy,
- zmęczenie.
Rzadziej:
- ból gardła,
- katar lub zatkany nos,
- wymioty i biegunka (częściej u dzieci niż dorosłych).
Choroba trwa zazwyczaj tydzień, kaszel utrzymuje się przez dwa tygodnie lub dłużej.
Grypa – powikłania
Powikłania pogrypowe mogą wystąpić u każdego pacjenta, niezależnie od wieku i stanu zdrowia. Jednak najbardziej są narażone na nie osoby z grupy ryzyka. Profilaktyka zakażenia i prawidłowe rozpoznanie choroby jest w ich przypadku szczególnie ważne.
Grupy ryzyka ciężkiego przebiegu grypy:
- osoby w wieku ≥ 65 lat,
- dzieci poniżej 2 r.ż.,
- przewlekle chorzy na choroby układu oddechowego, sercowo-naczyniowego, nerek, wątroby, choroby neurologiczne, hematologiczne, metaboliczne (w tym na cukrzycę),
- dorośli i dzieci z niedoborami odporności (w tym spowodowanymi leczeniem immunosupresyjnym lub zakażeniem HIV),
- osoby w wieku poniżej 19 lat, leczone przewlekle kwasem acetylosalicylowym,
- osoby otyłe z indeksem masy ciała (BMI) ≥40,
- osoby po udarze,
- kobiety w ciąży i do 2 tygodni po zakończeniu ciąży,
- osoby mieszkające w domach opieki i innych placówkach opieki długoterminowej.
Powikłaniami po przechorowaniu grypy mogą być:
- zapalenie płuc (pierwotne grypowe lub wtórne bakteryjne),
- angina paciorkowcowa,
- zaostrzenie współistniejącej choroby przewlekłej,
Rzadziej:
- zapalenie opon mózgowo-rdzeniowych i mózgu, encefalopatia, poprzeczne zapalenie rdzenia kręgowego, zespół Guillaina i Barrégo, zapalenie mięśni, zapalenie mięśnia sercowego, zapalenie osierdzia, sepsa i niewydolność wielonarządowa,
- zespół Reye’a.
>> Przeczytaj również:
- Suplementacja – świadome budowanie odporności
- Jak wzmocnić układ immunologiczny u dorosłych i dzieci?
- Paciorkowce – czy te bakterie są groźne? Objawy zakażenia, diagnostyka, leczenie
Jak rozpoznać zakażenie wirusem grypy?
Objawy chorobowe nie są wystarczające do rozpoznania grypy, ze względu na ich podobieństwo do innych infekcji układu oddechowego. Potwierdzenie choroby opiera się na badaniach laboratoryjnych.
Wykonanie testów laboratoryjnych w kierunku grypy pozwala na:
- uniknięcie niepotrzebnej antybiotykoterapii,
- podjęcie właściwego leczenia,
- przecięcie drogi szerzenia zakażenia,
- skrócenie czasu hospitalizacji w przypadkach wymagających pobytu w szpitalu.
Metodami stosowanymi w diagnostyce laboratoryjnej są testy molekularne i testy antygenowe.
Materiałem do badania jest wydzielina z nosa i gardła (wymaz, aspirat, popłuczyny). Wpływ na wynik ma odpowiednie przygotowanie do badania. Na minimum dwie godziny przed pobraniem próbki nie należy:
- spożywać posiłków i pić napojów,
- żuć gumy,
- płukać jamy ustnej oraz nosa,
- przyjmować leków,
- wykonywać inhalacji,
- płukać zatok,
- wydmuchiwać nosa,
- palić papierosów.
Testy antygenowe – wykrywają antygeny charakterystyczne dla wirusów grypy. W sezonie epidemicznym, u osób z objawami klinicznymi, wskazana jest weryfikacja ujemnych wyników testów antygenowych testami molekularnymi.
Testy molekularne – wykrywają materiał genetyczny wirusów, są najbardziej wiarygodną metodą diagnostyczną w rozpoznawaniu grypy. Najczęściej stosowana jest metoda Real-Time RT-PCR (reakcja łańcuchowa polimerazy z odwrotną transkryptazą), która pozwala na wykrywanie materiału genetycznego wirusów grypy typu A i B z dużą czułością i swoistością.

>> Przeczytaj też: Wykonywanie badań laboratoryjnych na czczo – fakty i mity
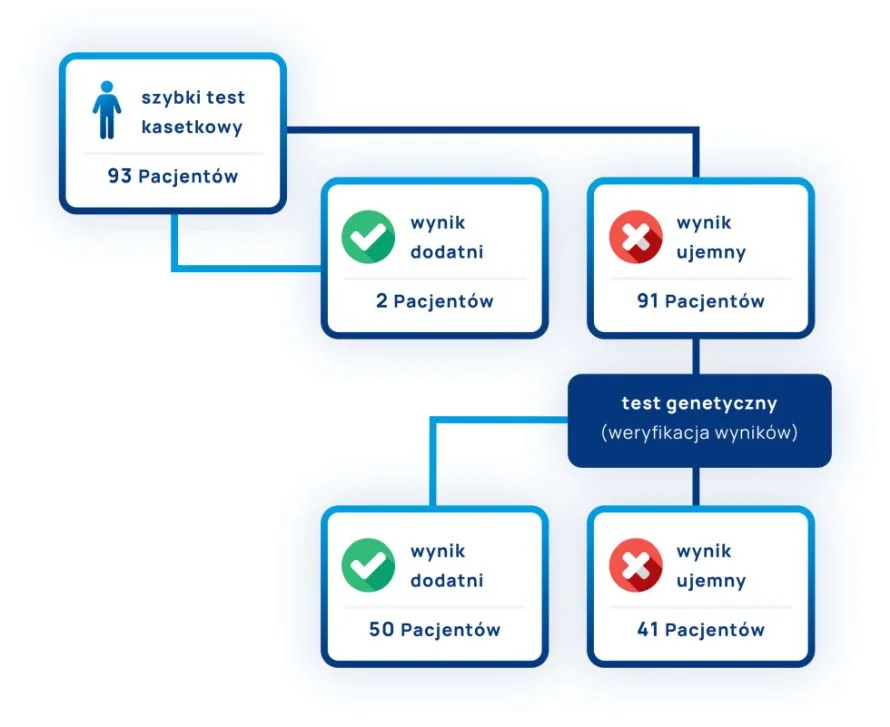
Wyniki badań przeprowadzonych w Pracowni Mikrobiologii ALAB laboratoria Sp. z o.o. w Poznaniu (poniższa grafika) potwierdzają stanowisko ekspertów wskazujących na potrzebę weryfikacji testami genetycznymi w okresie epidemicznym ujemnych wyników testów kasetkowych.
Grypa – leczenie
W terapii grypy w większości przypadków stosowane jest leczenie objawowe. Podawane są leki:
- przeciwgorączkowe,
- przeciwkaszlowe,
- przeciwbólowe.
Wskazana jest izolacja chorego, odpoczynek i spożywanie dużej ilości płynów.
W przypadku ciężkiego przebiegu grypy i u osób z grupy ryzyka konieczne może być podanie leków przeciwwirusowych. Stosowane są oseltamiwir, zanamiwir, amantadyna i rymantadyna. Leki przeciwwirusowe przepisywane są przez lekarza.
Jak zabezpieczyć się przed grypą?
Najbardziej skutecznym sposobem zapobiegania zakażeniom wirusami grypy są szczepienia ochronne. Ich skuteczność w unikaniu choroby szacuje się na 40-70%. Ponadto, szczepionki w wysokim stopniu chronią przed wystąpieniem powikłań pogrypowych.
Zalecane jest coroczne szczepienie każdej osoby od 6 m.ż, która nie ma przeciwwskazań medycznych. Jest to szczególnie ważne u osób z grup wysokiego ryzyka powikłań pogrypowych i osób z ich najbliższego otoczenia. Przeciwwskazaniem do szczepienia jest:
- reakcja anafilaktyczna po wcześniejszym podaniu szczepionki,
- ostra infekcja,
- wysoka gorączka (powyżej 38ºC).
Ze względu na dużą zmienność wirusów grypy, co roku opracowywane są nowe szczepionki . Zalecenia dotyczące składu szczepionek przeciw grypie na nadchodzący sezon wydaje Światowa Organizacja Zdrowia (WHO) w oparciu o analizę danych dostarczonych z krajowych ośrodków ds. grypy.
W sezonie 2024/2025 w Polsce dostępne są dwa rodzaje szczepionek:
- inaktywowane (zawierają cząstki wirusa grypy),
- podjednostkowa (zawiera powierzchniowe białka wirusa grypy).
W ramach refundacji w Polsce szczepionki są:
- bezpłatne – dla osób > 6m.ż do ukończenia 18 r.ż. i osób > 65 r.ż.
- refundowane 50% – dla osób dorosłych w wieku 18-64 lata
Do uzyskania szczepionki w ramach refundacji wymagana jest recepta wystawiona przez lekarza. Szczepienia wykonywane są w podmiotach leczniczych (dorośli, dzieci) i aptekach (tylko dorośli). Przed wykonaniem szczepienia konieczne jest badanie kwalifikujące.
>> Zapoznaj się też z: Szczepionki – profilaktyka zakażeń
Podsumowanie
- Grypa jest ostrą chorobą zakaźną wywoływaną przez wirusy
- Objawy kliniczne nie są wystarczające dla rozpoznania grypy, potwierdzeniem choroby są wyniki badań laboratoryjnych
- Najbardziej wiarygodnymi testami w kierunku grypy są badania genetyczne
- Szczepienia ochronne są najlepszym sposobem zapobiegania zakażeniom wirusem grypy oraz unikania groźnych powikłań po przechorowaniu
Piśmiennictwo
- CDC „People at Increased Risk for Flu Complications” https://www.cdc.gov/flu/highrisk/ (dostęp 23.10.2024 r.)
- Szczepionka przeciw grypie https://szczepienia.pzh.gov.pl/szczepionki/grypa/ (dostęp 23.10.2024 r.)
- Meldunki o zachorowaniach na choroby zakaźne, zakażeniach i zatruciach w Polsce Narodowy Instytut Zdrowia Publicznego PZH
- Serwis Ministerstwa Zdrowia i Narodowego Funduszu Zdrowia „Przeziębienie, grypa czy COVID-19? Jak to rozpoznać?” https://pacjent.gov.pl/aktualnosc/przeziebienie-grypa-czy-covid-19-jak-rozpoznac (dostęp 27.10.2024 r.)
- dr n. med. Filip Meiza „Przeziębienie – przyczyny, objawy, leczenie i zapobieganie” https://www.mp.pl/pacjent/grypa/przeziebienie/61668,przeziebienie-przyczyny-objawy-leczenie-i-zapobieganie (dostęp 27.10.2024 r.)
- Ernest Kuchar, Jacek Mrukowicz, Andrzej Gładysz, Piotr Sawiec „Grypa” https://www.mp.pl/interna/chapter/B16.II.18.1.1.?postlogin (dostęp 27.10.2024 r.)
- dr n. med. Tomasz Ozorowski i inni „ Profilaktyka, diagnostyka i terapia zakażeń wirusem grypy na terenie placówek służby zdrowia” Stowarzyszenie Epidemiologii Szpitalnej 2019

